Современные подходы к терапии акне

Врачу любого профиля приходится время от времени диагностировать и лечить угревую сыпь. Угри, или акне (acne), — хроническое воспалительное заболевание сальных желез, возникающее в результате их закупорки и повышенной продукции кожного сала (себореи). Известно, что себорея и угри довольно широко распространены: 60–80% лиц в возрасте от 12 до 24 лет страдают этим заболеванием в той или иной форме [2].
Современные подходы к лечению акне включают назначение различных системных и наружных препаратов, влияющих на хорошо изученные к настоящему времени звенья патогенеза: гиперплазию и гиперсекрецию кожного сала, фолликулярный гиперкератоз, размножение Propionibacterium acnes и других микроорганизмов, воспаление в дерме [1, 2, 4, 5, 6]. Выбор методов лечения угревой болезни должен основываться на адекватной клинической оценке степени тяжести угревой болезни, а также типе высыпаний на коже. Следует всегда учитывать состояние эндокринного фона, сопутствующие заболевания и состояния. Вот почему для ведения пациентов с угревой болезнью дерматологи нередко прибегают к помощи других специалистов — гинекологов, эндокринологов, урологов, терапевтов и др. В последнее время при выборе методов лечения больного с угрями все большая роль отводится его психосоциальному статусу. Известно, что угри могут оказывать на пациента значительное психологическое воздействие, вызывая тревогу, депрессию, социальную дезадаптацию, межличностные и производственные трудности [2, 3, 6]. Проблема внешней непривлекательности порождает дисморфофобию — расстройство невротического уровня, проявляющееся боязнью мнимого внешнего уродства. Это расстройство очень характерно для пубертатного возраста и сопровождается большим количеством жалоб, стремлением изменить свою внешность, скорректировать мнимый физический недостаток [4]. При этом характер жалоб и их эмоциональная окраска не всегда зависят от выраженности клинических проявлений. Например, многие находившиеся под нашим наблюдением пациенты с легким течением заболевания были значительно сильнее обеспокоены своим недугом, чем больные с более тяжелыми формами. И наоборот, пациенты с тяжелым течением акне были более сдержаны в описании своих жалоб [3]. В ряде случаев у больных диагностируют и дисморфоманию — убежденность в наличии физического недостатка или уродства. Это бредовое расстройство, для которого характерны идеи отношения и сниженный фон настроения, а также активное, назойливое обращение к специалистам для коррекции физического недостатка [2, 4]. В таких ситуациях существенную помощь в лечении могут оказать психоневрологи. Вместе с тем, проиллюстрированные особенности эмоционального и психического статуса пациентов с акне диктуют назревшую необходимость активного применения современных и эффективных препаратов. Специалисты хорошо знают, что в случае удачного лечения данного дерматоза существенно меняется эмоциональный фон и поведение пациентов [3, 6].
Что касается определения степени тяжести акне, то здесь единой классификации не существует. Однако большинство исследователей выделяют три степени тяжести заболевания — легкую, среднюю и тяжелую. Легкая степень угревой болезни диагностируется при наличии главным образом закрытых и открытых комедонов, практически без признаков воспаления. При акне легкой степени возможно наличие менее 10 папулопустулезных элементов на коже лица. При средней степени тяжести на лице отмечается более 10, но менее 40 папулопустулезных элементов. Тяжелая форма характеризуется наличием более 40 папулопустулезных элементов, а также абсцедирующими, флегмонозными (узловато-кистозными) или конглобатными угрями. Легкая степень требует назначения только наружной терапии. Пациенты, страдающие среднетяжелой или тяжелой формой акне, должны получать как наружное, так и общее лечение [1, 2, 5, 6].
При акне легкой степени назначают одно из современных наружных средств. Средства, широко использующиеся в настоящее время, относятся к уже хорошо известным врачам группам препаратов: топические ретиноиды, бензоил пероксид, азелаиновая кислота и наружные антибактериальные средства. При среднетяжелых и тяжелых формах помимо перечисленных препаратов используют системные антибиотики (тетрациклины, эритромицин), у лиц женского пола — антиандрогены (ципротерона ацетат, диеногест), а также системные ретиноиды (изотретиноин) [1, 2, 5, 6]. Таким образом, современные средства для наружной терапии показаны при любой степени тяжести акне. Однако до недавнего времени они широко не применялись из-за большого числа побочных действий и/или низкой эффективности при тяжелых и среднетяжелых формах заболевания. Кроме того, монотерапия топическими антибактериальными средствами (эритромицин, клиндамицин и др.) чрезмерно длительными курсами породила еще одну серьезную проблему — нечувствительность возбудителя (Р.аcnes) к проводимой терапии [2, 6].
Совсем недавно в распоряжении специалистов появились два новых наружных препарата, которые по достоинству заняли лидирующие позиции в лечении акне во многих дерматологических школах Западной Европы и Америки. Это ретиноид нового поколения — адапален (дифферин) и бензоил пероксид (базирон АС). Дифферин выпускается в форме геля и крема 0,1%, базирон АС — в форме геля 2,5%, 5% и 10%.
Внедрение в практику топических и системных ретиноидов при лечении акне уже много лет назад совершило переворот в представлениях об эффекте терапии при этом заболевании. Ранее для наружной терапии использовали синтетический аналог витамина А — третиноин, который обладал высоким комедолитическим действием и нормализовал кератинизацию эпителия волосяного фолликула, делая тем самым менее вероятным развитие в нем воспаления, а также вызывал некоторое уменьшение продукции кожного сала. Современный ретиноид адапален (дифферин) имеет ряд новых свойств и преимуществ перед ретиноидами старого поколения. Во-первых, адапален — это вещество, которое представляет собой не только новый биохимический класс ретиноидов, но и препарат, обладающий доказанными более выраженными противовоспалительными свойствами. Во-вторых, благодаря селективному связыванию с особыми ядерными RAR-g-рецепторами клеток поверхностных слоев эпителия, адапален способен наиболее эффективно регулировать процессы терминальной дифференцировки кератиноцитов, нормализовать процессы отшелушивания роговых чешуек и, следовательно, воздействовать на гиперкератоз в области устья волосяного фолликула. Следствием этого являются удаление участков фолликулярного гиперкератоза (кератолитический эффект) и предотвращение образования новых микрокомедонов (комедолитический эффект) [7]. В-третьих, хорошая переносимость, низкое раздражающее действие и эффективная доставка в кожу дифферина обеспечиваются благодаря оригинальной основе препарата в форме гидрогеля и уникальной равномерной дисперсии микрокристаллов адапалена в этом гидрогеле. Многолетний опыт использования дифферина у нас на кафедре показал, что он может назначаться как наиболее эффективный препарат при лечении акне любой степени тяжести для проведения основного курса и поддерживающего лечения. Дифферин рекомендуют и в качестве монотерапии (при легких формах), и в комбинации с топическими или системными антибиотиками, антиандрогенами. Препарат также незаменим на этапе перевода пациента с системной терапии (системные антибиотики, системные ретиноиды, антиандрогены) на наружную терапию.
Бензоил пероксид — это средство также знакомо специалистам. Оно используется в дерматологии более 20 лет. Благодаря мощному кератолитическому эффекту, этот препарат широко применялся при наружной терапии ихтиозов, отбеливающие свойства бензоил пероксида позволяли также назначать его при различных изменениях пигментации кожи. В дальнейшем была показана высокая эффективность данного средства при акне. Бензоил пероксид оказывает выраженное антибактериальное действие на P.acnes и Staph. Epidermidis (даже на резистентные к антибиотикам) за счет выраженного окислительного эффекта. Бензоил пероксид не вызывает появления резистентных штаммов микроорганизмов. Препарат влияет на комедогенез вследствие кератолитического эффекта. Бензоил пероксид обладает также непосредственным противовоспалительным действием, поскольку на фоне терапии быстро уменьшается количество папулопустулезных элементов. Новый препарат бензоил пероксида — базирон АС — обладает лучшей, по сравнению с ранее существовавшими средствами, переносимостью за счет комплекса акрилового кополимера и глицерина, гидрогелевой основы и особой равномерной дисперсии микрокристаллов бензоил пероксида в этой основе. Акриловый кополимер включает увлажняющее средство глицерин. Когда гель Базирон АС наносят на кожу, избыток кожного сала абсорбируется гранулами акрилового кополимера благодаря высокой аффинности (сродства) к ним. При этом глицерин вытесняется из гранул и всасывается в кожу, увлажняя и смягчая ее. Таким образом, происходит контролируемая абсорбция кожного сала и активное увлажнение кожи (рисунок).
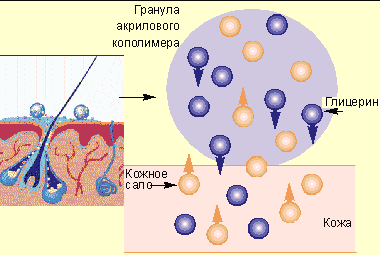 |
| Механизм действия акрилового кополимера в составе препарата базирон АС |
Предварительные результаты использования данного препарата на кафедре дерматовенерологии с клиникой СПбГМУ им. акад. И. П. Павлова указывают на то, что базирон АС показан в качестве монотерапии при легкой степени угревой болезни, сопровождающейся появлением комедонов и воспалительных элементов. Его следует обязательно назначать при неэффективности топических антибиотиков вследствие развития нечувствительных штаммов микроорганизмов. Известно, что сочетанное назначение бензиол пероксида и антибактериальных средств существенно снижает риск появления таких резистентных штаммов [2, 5, 6]. Базирон АС может рекомендоваться также в качестве «вводной» и поддерживающей терапии до и после применения дифферина.
Важно подчеркнуть, что все современные наружные препараты для лечения акне должны назначаться на длительный срок. По нашим наблюдениям, стойкий позитивный эффект при использовании адапалена (дифферина) и бензоил пероксида (базирона АС) возможен лишь при постоянном применении в течение четырех—шести месяцев. Это обусловлено тем, что подобные препараты должны подействовать на кожу в течение нескольких сроков обновления эпителиального пласта. Известно, что средняя продолжительность обновления эпителия кожи составляет 28 дней. Следует также всегда помнить о необходимости эффективной фотопротекции при назначении препаратов с кератолитическим эффектом в летнее время и об использовании современных некомедогенных средств для бережного очищения и увлажнения кожи. Пациентов необходимо предостерегать от втирания препаратов, использования их в чрезмерных количествах, применения спиртовых растворов и других средств с подсушивающим действием. Именно эти меры помогут избежать раздражающего действия и добиться оптимальной продолжительности курса и максимального косметического эффекта.
В заключение хотелось бы предостеречь докторов различных специальностей от широкого использования ранее популярных методик лечения акне, базировавшихся на устаревших представлениях о патогенезе данного заболевания. В настоящее время показана сомнительная эффективность строгой диеты, энтеросорбентов и аутогемотерапии у больных с акне. Не рекомендуется также при среднетяжелых и тяжелых формах назначать активное ультрафиолетовое облучение из-за доказанного комедогенного действия и снижения местной иммунной защиты на фоне острой и хронической экспозиции УФО. Не показаны антибиотики пенициллинового, цефалоспоринового и других рядов, которые неактивны в отношении P.acnes. Широкое хирургическое вскрытие кистозных полостей противопоказано, поскольку оно приводит к формированию стойких рубцов. Наконец, противопоказаны при лечении акне наружные глюкокортикостероиды [2, 6]. В настоящее время наиболее оптимально как можно более раннее назначение современных наружных и/или системных препаратов [1, 2, 5].
Таким образом, детальное изучение патогенеза акне и появление новых современных средств для лечения этого заболевания изменили ранее существовавшие представления о нем. Появление новых активных препаратов позволяет существенно улучшить качество жизни больных с угревой болезнью.
Литература
- Адаскевич В. П. Акне и розацеа. — Изд-во «Ольга», 2000. — 132 с.
- Аравийская Е. Р., Красносельских Т. В., Соколовский Е. В. Акне // Кожный зуд. Акне. Урогенитальная хламидийная инфекция / Под ред. Е. В. Соколовского. — СПб.: «Сотис», 1998. — С. 68-100.
- Аравийская Е. Р., Соколовский Е. В., Михеев Г. Н., Третьякова Н. Н., Соколов Г. Н., Кузнецов А. В. Тактика ведения пациентов с себореей и акне // Сб. ст. научно-практического общества врачей-косметологов Санкт-Петербурга, 2000. — Вып. 1. — С. 26-29.
- Блейхер В. М., Крук И. В. Толковый словарь психиатрических терминов / Под ред. С. Н. Бокова. — Ростов-на-Дону: «Феникс», 1996. — Т. 2 — С. 322.
- Масюкова С. А., Ахтямов С.Н. Акне: Проблема и решение // Сonsilium medicum, 2002. — Т. 4. — №5. — С. 217-223.
- Cunliffe W. J. Acne / London: Martin Dunitz, 1988. — 392 p.
- Michel S., Jomard A., Demarschez. Pharmacology of adapalene //Brit j dermatol, 1998. — Vol.139 (Suppl. 52). — P. 3-7.
Е. Р. Аравийская, доктор медицинских наук, профессор СПбГМУ ГМУ им. акад. И. П. Павлова, Санкт-Петербург
Важная роль отводится средствам дермокосметики, предназначенным для лечения и ухода за кожей с угревой сыпью. Как показывает практика, необходимость назначения данных препаратов чаще возникает у пациентов с легкой и средней степенью тяжести угревой болезни. Одно из лидирующих мест занимает линия препаратов для наружной терапии «Керакнил» («Пьер Фарб дермокосметик»), которая включает: 4-5-процентный очищающий гель без мыла с полигидроксикислотами (гликолиевая кислота и салицилат цинка), крем, нормализующий выработку кожного сала и гиперкератинизацию, и маска-эксфолиант. Все средства этой линии ограничивают рост возбудителя (Р. аcnes), обладают увлажняющим и противовоспалительным действием.
Источник
Популярные статьи
Тамара Корчевая, к.м.н., врач-дерматокосметолог, директор Клиники угрей и реабилитации кожи, Центра лечебной косметологии Даная
 Поиск лекарства от угревой сыпи был и остается важнейшей проблемой дерматокосметологии. Несмотря на постоянное пополнение ассортимента лечебных и косметических препаратов для проблемной кожи, заболеваемость угревой сыпью не снижается. Угревая сыпь в настоящее время не является привилегией юного возраста: во всем мире эта проблема беспокоит людей все более старшего возраста.
Поиск лекарства от угревой сыпи был и остается важнейшей проблемой дерматокосметологии. Несмотря на постоянное пополнение ассортимента лечебных и косметических препаратов для проблемной кожи, заболеваемость угревой сыпью не снижается. Угревая сыпь в настоящее время не является привилегией юного возраста: во всем мире эта проблема беспокоит людей все более старшего возраста.
Иммунитет, гормоны и угри
Изменения гормонального фона в подростковом возрасте оказывает влияние на состояние иммунитета. Известно, что оптимальное содержание половых гормонов оказывает положительное действие на иммунитет, усиливая его. Дисбаланс половых гормонов, как снижение, так и их избыток, отрицательно влияет на иммунный статус. Вот почему в .подростковом возрасте часто заявляют о себе с новой силой старые детские проблемы. К счастью, иногда бывает наоборот: хороший гормональный фон у подростка активно защищает его, он болеет реже, старые хронические диагнозы снимаются.
Гиперфункция сальных желез
Всем известно, что угри связаны с дисфункцией сальных желез. В подростковом возрасте, когда меняется гормональный статус, усиливается влияние половых гормонов на сальные железы. Это приводит к усилению секреции кожного сала сальными железами или себорее. Содержимое сальных желез является прекрасным питательным субстратом для угревых бактерий Propionebacteria acnes. Эти бактерии являются анаэробами и развиваются при ограничении доступа кислорода, т.е. им прекрасно живется в верхнем отделе закупоренного выводного протока сального волосяного фолликула. Если на этой стадии развития угревой сыпи человеку не оказана помощь, то при осложненном течении заболевания воспаление усиливается, присоединяется стафилококк и образуются гнойнички, пустулы, абсцессы. Ослабление иммунитета в подростковом возрасте приводит к активизации патогенной микрофлоры и, как следствие, к развитию угревой болезни.
Сопутствующие патологии — важный механизм развития акне
С точки зрения гомотоксикологии (современная ветвь гомеопатии) усиление салоотделения, воспалительные угри — это различные фазы выведения токсинов из организма. С учетом этой теории усиление секрета сальной железы можно рассматривать не только как активизацию сальной железы под действием андрогенов (мужских половых гормонов), но и как один из способов выведения токсинов. Воспаление в области сальной железы — это вторая фаза гомотоксикоза, когда организм не справился с выведением накопленных токсинов. При этом по мере созревания угревого элемента скапливается гнойный экссудат.
Даже в подростковом возрасте акне болеют не все, и не у всех заболевших угревая сыпь принимает тяжелую форму. Поэтому особенно важно обратить внимание на дополнительные отягощающие факторы. Важным предрасполагающим фактором следует назвать состояние кишечника. Хотя согласно европейской статистике дисбактериоз кишечника диагностируется у 92-95% населения, нельзя к этому относиться как к нормальному состоянию. В ряде случаев под действием неправильного питания, приема антибиотиков угнетается жизнедеятельность кишечной флоры. Начинают активно размножаться вредные для организма бактерии и грибки, вследствие чего развивается декомпенсированный дисбактериоз. Начинают преобладать процессы гниения, что приводит к усиленному образованию токсинов и снижению иммунитета. Еще один путь кишечной интоксикации — паразитарные инфекции (гельминтозы, лямблиоз и др.). Мы установили, что все эти проблемы чаще всего встречаются у больных с угревой сыпью. Грамотный гастроэнтеролог-паразитолог – равноправный помощник дерматолога-косметолога в борьбе с угревой сыпью.
Другим очагом хронической инфекции являются воспалительные заболевания мочеполового тракта скрытой формы, которые клинически, как правило, себя никак не проявляют. Сегодня дерматологи научились их распознавать по особенностям угревых высыпаний на коже с последующей специальной диагностикой. Диагностика и санация хронических очагов инфекций в носоглотке также позволяет резко повысить качество лечения угревой сыпи.
Таким образом, кожа выступает как «орган-мишень», который сигнализирует о скрытых расстройствах внутренних систем, без коррекции которых мы не сможем добиться стойкого результата в лечении угревой сыпи.
Наружное лечение
Можно выделить два подхода в лечении акне.
1. Воспалительные акне.
На острой стадии заболевания рекомендуется использование противовоспалительных и антибактериальных препаратов, к которым относятся «Зине-рит», «Базирон», «Далацин-Т». Основными действующими веществами являются антибиотики: эритромицин, клиндамицин, а также антибактериальный препарат бензоил пероксид. Эти антибиотики оказывают выраженное антибактериальное действие на угревые бактерии (Р. а.) и стафилококк.
Одновременно с этим важно начать противодемодекозное лечение. Демодекс присутствует на коже каждого второго из нас, однако активизируется лишь на фоне сниженного общего и местного иммунитета, в том числе и при угревой болезни. Щелочная жирная кожа, с одной стороны, предрасполагает к размножению демодекса. С другой стороны, его выделения дополнительно усиливают воспаление: образуется порочный круг. Когда к бактериальному обсеменению присоединяется демодекс, это может стать последней каплей, провоцирующей массированные угревые высыпания. Согласно М.А. Розентулу, клещ демодекс усугубляет угревую сыпь у подавляющего большинства пациентов. Для борьбы с демодексом используется гель «Делекс-акне», который содержит активную форму серы. Дополнительно препарат обладает противовоспалительным и рассасывающим действиями.
2. Невоспалительные угри, или постакне.
После уменьшения воспалительных явлений назначаются специальные лечебные кремы и гели — «Дифферин» и «Скинорен». Препараты способствуют окончательной реабилитаци кожи, очищая ее от комедонов, рассасывая застойные явления, выравнивая и разглаживая поверхность кожи.
«Дифферин» — это местный ретиноид. Он проникает через сальные протоки и устраняет закупорку железы. Неглубокая закупорка устраняется под его действием сама собой или, в более сложных случаях, комедон становится более поверхностным и легко удаляется косметологом во время чистки. Воздействуя на излишнюю активность сальных желез, «Дифферин» тем самым снижает вероятность нового воспаления.
«Скинорен-крем с азелаиновой кислотой» — мягкое деликатное средство от угрей. Он назначается для завершения лечения и окончательной реабилитаци кожи. Он способствует отторжению мертвых клеток, истончению рогового слоя, очищению от поверхностных сальных пробок и удалению пятен после воспалительных угрей. Благодаря действию этого препарата дерматолог-косметолог может получить эффект красивой, гладкой, ухоженной кожи у пациента. Такой результат раньше достигался только длительными косметическими процедурами.
Специальные косметические процедуры
Эстетическую реабилитацию постугревой кожи надо начинать как можно раньше. Комплекс лечения включает в себя кислородоозонотерапию, мезоте-рапию, врачебные гликолевые пилинги, лечебный массаж и применение комбинированных масок с рассасывающим действием.
Если наружные программы не дают стойкого эффекта, угри вновь «подсыпают» — необходимо уточнить диагноз, стадию развития угрей и решить вопрос о поиске внутренних очагов хронической интоксикации. В особых случаях назначается ретиноид системного действия — «Роаккутан», который признан препаратом №1 для лечения тяжелых кистозных форм угрей.
Комплексный подход к лечению обязательно принесет результат. Важно настроить клиента на достижение цели, помочь ему поверить в свои силы. Суммируя опыт лечения угревой болезни в нашем центре, хороший результат лечения отмечается у подавляющего большинства больных.
Домашняя работа
Огромное значение имеет правильно подобранный и систематический домашний уход за проблемной кожей. Разработан целый ряд лечебных линий по уходу за жирной кожей, включающий лосьоны и тоники, увлажняющие и лечебные кремы, гоммажи и гели для умывания, а также матирующие средства (лосьоны, эмульсии, кремы). Все они прошли апробацию в специализированных дерматологических клиниках. Хорошо зарекомендовали себя линии «Биодерма» (Себиум), «Ля Рош Пузе» (Эфаклар), «Авен». Эти препараты назначаются косметологом на вылеченную от воспалительных угрей кожу для профилактики рецидивов и дальнейшего выравнивания текстуры кожи.
Источник


