Торч инфекции герпес отрицательно
Токсоплазмоз, цитомегаловирус… Об этих медицинских терминах женщина узнаёт только в такой и без того волнительный момент своей жизни, как во время беременности. Разберёмся с этими понятиями, чтобы стало ясно чего стоит остерегаться.
Что такое ТОРЧ-инфекции?
TORCH – это аббревиатура, состоящая из английских заглавных букв четырёх наиболее распространенных внутриутробных инфекций, опасных при беременности:
Toxoplasma или токсоплазмоз – заболевание, вызванное внутриклеточными паразитами, именуемыми токсоплазмами (toxoplasma gondii).
Переносчиками токсоплазмоза чаще всего являются кошки. Паразиты развиваются в организме мелких грызунов и птиц, которых ловят и поедают коты. Попадая в кошачий желудок, паразиты начинают активно размножаться.Их яйца выходят с фекалиями. А дети, играясь в земле или песочнице, или взрослые, убирая за животным, при несоблюдении правил гигиены переносят паразитов в свой организм.
Также можно заразиться токсоплазмозом и при употреблении в пищу недостаточно термически обработанного инфицированного мяса, или при попадании инфекции в кровь человека через открытую рану на теле.
Домашние («квартирные») коты, которые на улицу не выходят и на подвальных мышей не охотятся, как правило, при соблюдении всех правил гигиены не опасны для домочадцев. В таком случае вероятнее всего заразиться токсоплазмозом от своего ребёнка детсадовского возраста, который может «перенести инфекцию» из песочницы домой.
Rubella или краснуха – острое вирусно-инфекционное заболевание, передающееся воздушно-капельным путём. Чаще всего болеют краснухой ещё в детстве, после чего у человека в крови присутствуют антитела к заболеванию, но встречаются случаи повторного инфицирования, поэтому если женщина переболела краснухой в детстве, это не значит, что она больше не может ею заразиться, просто инфекция пройдёт в лёгкой или скрытой форме, но факт её наличия всё же останется, и угроза для крохи тоже.
Но риск повторного заражения очень низкий, поэтому женщина, переболевшая краснухой до беременности, имеет антитела к этому виду вируса, что говорит о защите её самой и организма крохи от негативного воздействия данной инфекции.
Cytomegalovirus (CMV) – заболевание, вызванное цитомегаловирусом (ЦМВ), приводит к увеличению клеток лёгких, печени, почек и других органов, откуда и название вируса.
Большинство зараженных даже не подозревают о недуге, ведь часто симптомы цитомегаловируса путают с ОРВИ или ОРЗ.
Цитомегаловирус при лёгкой степени течения заболевания не лечат, человек пожизненно остаётся носителем инфекции.
Herpes simplex virus (HSV) – герпес (в частности, ВПГ-1 и ВПГ-2).
Вирус простого герпеса 1 типа (ВПГ-1) поражает ротовую полость и другие слизистые оболочки, заражение происходит респираторным путём, а вирус простого герпеса 2 типа (ВПГ-2) – это генитальный герпес, и передаётся он половым путём.
Но встречаются и случаи переноса генитального герпеса в ротовую полость при оральном половом акте, и наоборот.
При обострении у роженицы генитального герпеса, назначается плановое кесарево сечение, чтобы уберечь ребёнка от прямого инфицирования от матери, проходя через зараженные родовые пути.
Зачем и как сдавать анализ?
Анализ на инфекции, входящие в группу TORCH, рекомендуется сдавать при планировании беременности или на ранних сроках, так как важно знать на какие вирусы у женщины уже есть иммунитет, а какими она может заразиться впервые во время беременности. Именно первичное заражение при беременности считается наиболее опасным для здоровья и жизни плода.
Так, если женщина переболела краснухой в детстве, то ребёнок «застрахован» от заражения краснухой, или если ранее наблюдались высыпания герпеса («простуды») на губах, то малышу уже не страшен герпес типа 1.
Кровь для анализа берётся из вены. Перед сдачей анализа специальной подготовки не требуется.
Профилактика инфицирования
Если женщина ранее не болела ТОРЧ-инфекциями, то врач должен проинструктировать её о мерах профилактики, чтобы свести риск заражения к минимуму.
Например, чтобы обезопасить себя от заражения токсоплазмозом, необходимо:
1) исключить контактирование с домашним животным, отдав кота на период беременности родственникам; если нет такой возможности, то при уборке кошачьего лотка следует надевать резиновые перчатки или поручить другому члену семьи убирать за любимцем;
2) соблюдать правила личной гигиены (мыть руки после каждого пребывания в общественных местах, не облизывать пальцы и не грызть ногти); члены семьи также должны мыть руки после каждого контакта с животным или его фекалиями, а также после обработки сырого мяса при приготовлении пищи; дети должны мыть руки после игр на детской площадке, в песочнице;
3) следить за чистотой продуктов питания (тщательно мыть овощи, фрукты и ягоды);
4) не допускать употребление в пищу сырого (недожаренного) мяса; пробовать сырой фарш «на соль» тоже опасно;
5) следить, чтобы домашнее животное не ходило по столу;
6) не целовать животное.
Чтобы уберечь плод от воздействия краснухи, необходимо:
1) минимум за полгода до планирования зачатия ребёнка сделать прививку от краснухи;
2) избегать мест скопления людей, если беременность уже наступила, ведь прививку женщинам «в положении» делать нельзя;
3) находясь в обществе людей (например, при офисной работе или добираясь до неё на маршрутном такси) носить ватно-марлевую повязку, так как краснуха передаётся воздушно-капельным путём (сменять её необходимо каждые два часа); особенно это касается работников детсада и детской больницы, потому что краснуха – это распространённая детская инфекция.
Цитомегаловирус – коварная инфекция. Она передаётся половым (через сперму и влагалищные выделения), пищевым (с молоком матери), воздушно-капельным (через слюну) путём. Также вирус может выделяться с мочой и калом. Вирус передаётся и через кровь.
Поэтому как таковых мер профилактики нет. Если до беременности женщина не переболела ЦМВ, то главное соблюдать личную гигиену и состоять в половых отношениях с постоянным партнёром (с использованием презерватива).
Как было замечено исследователями, заражение происходит от длительного контакта с больным, поэтому подхватить инфекцию вероятнее от родственника или подруги, чем от мимолётной встречи в супермаркете с носителем вируса.
Меры профилактики герпеса заключается в использовании презерватива при половом акте с инфицированным.
Помимо этого необходимо иметь индивидуальные предметы гигиены (зубную щетку, бритву, полотенце), которыми пользоваться будете только вы.
Не рекомендуется также целоваться при встрече с возможными переносчиками болезни (подругами и родственниками).
Чем опасны инфекции для плода?
Если инфицирование женщины произошло задолго до зачатия малыша, то на момент беременности в её организме уже выработались антитела к вирусу, и риск внутриутробного инфицирования плода достаточно мал, но из-за токсического действия любого из перечисленных вирусов наблюдаются изменения в плаценте, которые могут привести к гипоксии плода, задержке в развитии.
Если инфицирование женщины произошло во время беременности, то плод заражается от матери внутриутробно. Инфицирование незадолго до беременности или на ранних сроках чаще всего приводит к выкидышу.
Опаснее всего впервые подхватить инфекцию именно во время беременности.
Внутриутробное инфицирование может как сразу проявляться врожденными пороками плода, так и протекать бессимптомно (скрыто), но в какой-то момент вылиться в хроническую форму с отягощающими последствиями для маленького организма.
Женщине наличие инфекционного заболевания приносит дискомфорт и другие малоприятные ощущения. К тому же инфекция, протекающая в организме будущей мамы, отягощает течение беременности (может наблюдаться эндометрит, миометрит, отслойка плаценты, подтекание или преждевременное отхождение околоплодных вод, мало- или многоводие), а это, в свою очередь, негативно сказывается на состоянии здоровья плода.
Поэтому лечение всех имеющихся заболеваний рекомендуется провести ещё до беременности, но если женщина узнала о своём положении внезапно, то медикаментозную терапию необходимо провести незамедлительно, как только стало известно о недуге или же сразу после родов, чтобы не заразить кроху, если это не произошло ранее.
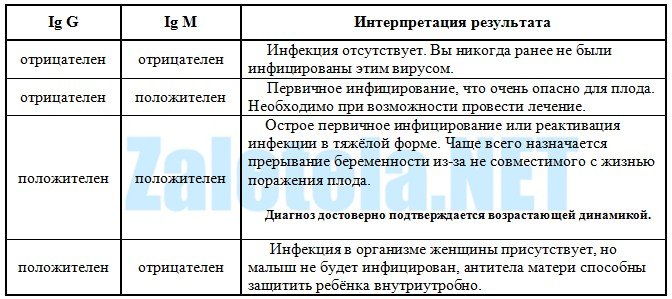
Расшифровка результатов анализов на TORCH-инфекции
Обычно в анализ на ТОРЧ-инфекции входит определение четырёх основных возбудителей: токсоплазмы, краснухи, цитомегаловируса (ЦМВ) и вируса простого герпеса (ВПГ).
Впервые анализ крови на наличие специфических антител типа Ig G и Ig M этих 4-х инфекций проводят на 10-12 неделе беременности, возможно и ранее (раньше – даже лучше).
Целесообразно проводить сразу анализ на наличие в крови двух антител: и Ig G, и Ig M. Определение только одного из них не даёт полной картины происходящего в организме человека.

Таблица 1 – Расшифровка результата анализа на присутствие в крови антител к ТОРЧ-инфекциям
Откиньте числовые значения, приведённые в результате анализа. Главное – это наличие или отсутствие к 4-м вирусам антител типа G и M в вашей крови.
Числовые значения важны для наблюдения за изменением количества антител при неоднократной сдаче анализа (как говорится, в динамике).
Рост Ig G говорит о рецидиве, а при увеличении и Ig M – об обострении рецидива.
Бывает, что в результатах анализа на скрытые инфекции напротив показателя пишут «наблюдается высокая авидность …» или «пациент серопозитивен к …».
Авидность – это выраженность иммунитета на ту или иную инфекцию. Высокая авидность говорит о том, что у человека есть на этот вирус иммунитет, то есть в крови присутствуют клетки антител, способные подавить вредное воздействие инфекции на организм человека.
Серопозитивность – наличие антител к той или иной инфекции. Обычно так говорят об антителах типа G, которые есть в крови человека, перенёсшего заболевание ранее.
Также можно встретить запись «… находиться в серой зоне», что означает то же самое.
Укрепляйте иммунитет и будьте здоровы!
Автор: Бережная А.С.
Источник
Девченки, може кому понадобится. ОЧЕНЬ полезная статья, развеяла весь «мусор» в голове по поводу инфекций и зачатия. Статья большая но очень полезна и познавательна.
ToRCH-инфекциями в акушерстве принято называть группу инфекционных заболеваний, которые могут привести к тяжелому поражению внутриутробного плода. TORCH – это аббревиатура, которая сложилась из первых букв наиболее распространенных инфекций: Т- Toxoplasma (токсоплазменная инфекция), О – other (другие инфекции),R — Rubella (краснуха),C — Cytomegalovirus (цитомегаловирус), H — Herpes (герпес).
В группу «other» — другие инфекции – входит сифилис, хламидиоз, парвовирус В19, вирус ветряной оспы, энтеровирусы, листериоз, гепатиты В и С и некоторые другие.
Особенностью инфекций TORCH-группы является высокая опасность первичного заражения женщины, если во время беременности в организм женщины проникает инфекция, с которой ранее не встречалась ее иммунная система. В таких случаях инфекция проникает к плоду и вызывает его заражение.
Коварство таких инфекций заключается в отсутствии, или слабой выраженности симптомов заражения, без специальных диагностических мероприятий инфицирование может остаться незамеченным. Последствия для малыша бывают самыми печальными.
Обследование на TORCH–инфекции в РФ входит в обязательную программу ведения беременности, однако несвоевременное проведение диагностических тестов и их безобразная интерпретация сводит на нет предполагаемую пользу от проведения достаточно затратных диагностических методик.
Начнем с того, что сдавая комплекс TORCH на старте беременности, мы уже безнадежно опаздываем. Это именно тот блок анализов, который важно провести на этапе прегравидарной подготовки. Почему? Попробуем разобраться.
Анализ на TORCH- инфекции
Основной задачей проведения скрининга на TORCH- инфекции, является выделение группы риска по первичному инфицированию. Как это ни странно, в «тревожной» группе окажутся те женщины, в крови которых не обнаружатся антитела к возбудителям. Именно с этой группой предстоит внимательно работать акушеру-гинекологу, занимаясь самой неблагодарной работой на свете – профилактикой. Осознанное отношение к риску инфицирования и выработка правильного поведения во время беременности позволяет значительно снизить риск заражения. Уместно проведение контрольных тестов во время беременности, особенно при отклонениях от ее физиологического течения.
Скорее всего, при проведении обследования, нам удастся выявить небольшую группу пациенток, которые находятся в состоянии острого заболевания. Чудо, если эти пациентки пришли дисциплинированно готовиться к беременности, а не прибежали, размахивая тестом с двумя полосками. На этапе планирования у нас развязаны руки – мы можем спокойно провести терапию и вступить в беременность тогда, когда будущему малышу уже ничего не угрожает.
Как ставится диагноз?
Анализ на TORCH- инфекции проводится серологическими методами. Далеко не всегда можно найти в организме самого «виновника» — возбудителя заболевания, поэтому мы будем искать в крови специальные белки – иммуноглобулины. Разные иммуноглобулины появляются в крови в разное время, поэтому можно определить примерное время заражения, спрогнозировать риски, подобрать правильную тактику ведения. Первыми после заражения в крови появляются иммуноглобулины класса М – IgM. Количество их стремительно нарастает примерно в течение первого месяца, затем плавно снижается. Обычно через 3-4 месяца после инфицирования IgM уже не определяются, однако «срок жизни» антител для разных инфекций различен. IgG определяются чуть позже (не ранее, чем через 2 недели после начала заболевания), их уровни повышаются медленнее, чем IgM, но и остаются они существенно дольше (для некоторых инфекций в течение всей жизни). Повышение уровня IgG говорит о том, что организм уже встречался с этой инфекцией.
IgG IgM
+ (положит.) — (отрицат.) Ваш организм уже встречался с данным возбудителем. Защита работает. Опасности для малыша нет.
Если такой результат впервые получен не в малом сроке беременности, необходимо дополнительное обследование для уточнения давности заражения.
+ (положит.) + (положит.)
Не исключается недавняя встреча с этим инфекционным агентом, но к моменту наступления беременности иммунитет уже сформируется и опасности не будет. Наличие IgG и IgM может быть связано с недавней инфекцией, уже во время беременности. Но также не исключает и инфекцию до беременности. В таком случае рекомендуется проведение дополнительных методов обследования.
— (отрицат.) + (положит.) Не исключается недавняя встреча с этим инфекционным агентом, но к моменту наступления беременности иммунитет уже сформируется и опасности не будет. Наличие IgM может быть связано с недавней инфекцией, уже во время беременности. Нужны подтверждающие анализы.
— (отрицат.) — (отрицат.) Тревожная группа! Защиты нет – опасность первичного заражения! Необходимы профилактические мероприятия и мониторинг уровня антител во время беременности.
(Антитела могут отсутствовать и в самом раннем периоде после заражения! – нужен контроль)
Необходимы профилактические мероприятия и мониторинг уровня антител во время беременности.
Всем, кто сумел рорваться через информацию в таблице, совершенно понятно – до беременности мы радуемся любому «плюсику», по- настоящему тревожна только одна позиция – полное отсутствие антител к инфекту и риск первичного заражения. Во время беременности ситуация иная – каждый «плюсик» тревожен и требует дополнительны исследований, «минусики» тоже не радуют. Позиция, что проведение TORCH – комплекса во время беременности слишком дорого, приводит к множеству ненужных исследований здоровых плодов и уже ничего не может изменить, во многом справедлива.
TORCH – комплекс, сданный во время беременности, порождает целую лавину вопросов, на которые приходится искать ответы.
Что делать?
Получив на руки бумажку с анализом на TORCH-инфекции, среднестатистическая женщина впадает в панику и начинает судорожно набирать в поисковике «ЦМВ и беременность», «Краснуха и беременность» и т.д. Ужасные ужасы видит она в каждой статье – тут и слепота, и глухота, и внутриутробная гибель плода, и страшные пороки развития. К доктору она приходит уже в состоянии судорожной готовности, предварительно расклонировав свой результат на порталах всех интенет-консультаций, до которых смогла дотянуться.
Давайте разберем краткий алгоритм действий.
Краснуха. При заражении в первом триместре почти 90% поражение плода.
Краснуха — проблема, специфичная для России. Программа иммунизации детей от вируса краснухи была принята в середине 90-х. (За «железным занавесом» привито почти 100% женщин.) Чем больше в популяции привитых людей, тем меньше риск заражения у непривитых. За рост случаев врожденной краснухи мы должны быть искренне благодарны активному российскому антипрививочному лобби.
Ну не хотите вы прививать ребенка (на отдаленном хуторе живете, хотите в рай на чужом горбу въехать – нужное подчеркнуть) – сидите молча. Не стоит кричать на весь мир, что все прививки – зло. Если вам поверит слишком много людей, снизится количество вакцинированных в популяции и пострадают именно те, кто не привит.
К счастью, многие молодые мамочки болели краснухой в детстве — им инфекция больше не страшна. Но если вы родились чуть раньше середины 90-х, а мама не может вспомнить о том, как у вас на коже появилась мелкая сыпь на розовом фоне, риск первичного заражения существует. Ну как не вспомнить беременную учительницу начальных классов. По закону падающего бутерброда, в ее классе заболел краснухой мальчик. Срок беременности приближался к 12-й неделе, и все кончилось грустно.
Для диагностики важно 4-х кратное повышение уровня IgG, появление IgМ, выявление антигена краснухи методом ПЦР. Данные анамнеза ненадежны – инфекция часто протекает легкой форме и родители просто не помнят, болела ли их дочь краснухой или краснухой ли болела дочь в детстве. Желателен 100% скрининг до наступления беременности.
Инфекцию можно предотвратить, сделав прививку до беременности– надо только сдать анализ! Если антител IgG и IgM нет – идти на вакцинацию.
Токсоплазмоз – «болезнь грязных рук». 75% женщин могут заразиться токсоплазмами во время беременности. Важно точно знать статус инфекции до беременности или на самом раннем сроке. Если антител IgG и IgM нет – надо обсуждать меры профилактики заражения токсоплазмозом во время беременности и проводить контроль уровня антител. Я часто говорю, что если женщина дожила до 25-30 и далее лет и не заразилась токсоплазмозом, значит, она имеет устойчивые гигиенические навыки. Когда мы проговариваем на приеме меры профилактики, мои пациентки кивают и улыбаются – видимо, все, что я говорю, они делают всю жизнь и ничего нового от меня не слышат. Но я продолжаю тарабанить хорошо выученный урок.
Источники инфицирования:
– мясо при недостаточной термической обработки (бифштексы с кровью, печеночные котлеты, «розовые» на разрезе тефтельки и стейки и т.д.);
— земля (а, значит, овощи, которые контактируют с землей – мыть щеткой, обдавать кипятком);
— вода из водоемов.
Основные меры профилактики:
— мыть руки
— отдельные доски и ножи на кухне (мясо сырое, рыба сырая, овощи сырые, гастрономия, хлеб и т.д.);
— полная термическая обработка блюд;
— не пить сырую воду.
«Без вины виноватые» в этой истории — кошки. Это очень распространенное заблуждение. Настолько распространенное, что есть прямая ассоциативная связь. Русский поэт – Пушкин. Фрукт – яблоко. Дерево – береза. Токсоплазмоз – кошки. На самом деле, опасность представляют не сами мурлыки, а их фекалии. Причем старые (через 1-5 дней после испражнения). Причем потенциально заразны только маленькие котята при первичной инфекции (около 3-х недель). Поэтому для профилактики заражения достаточно вовремя убирать кошачий лоток и делать это в резиновых перчатках.
Учитываем при лабораторной диагностике, что:
— IgM к токсоплазмам живут от 10 до 13 месяцев;
— если в 13 недель беременности в крови определяются IgM и IgG, вероятность инфицирования в I триместре составляет 1-3 %.
— низкоавидные IgG сохраняются в течение нескольких лет после первичного инфицирования
— если результат IgМ +, IgG – через 2 недели превратился в IgМ+, IgG + — произошла сероконверсия. Лечение будет эффективно, если начать его как можно скорее.
— для подтверждения/исключения поражения плода проводится амниоцентез с определением ПЦР Real-time в околоплодных водах.
Цитомегаловирус – передается воздушно-капельным путем. К счастью, большинство женщин репродуктивного возраста уже встречались с вирусом (до 90%). Как правило, мы инфицируемся в дошкольном и младшем школьном возрасте. Заболевание часто протекает под маской несколько затянувшегося ОРЗ и остается недиагносцированным.
Цитомегаловирусная инфекция относится к персистирующим – на протяжении всей нашей жизни она то проявляется, то затухает. Опасность ЦМВ–инфекция представляет для ВИЧ-инфицированных и людей с глубокой иммунодепрессией, вызванной другими причинами. Реактивация инфекции во время беременности возможна, но поражение плода бывает менее, чем в 3% случаев. По-настоящему серьезные проблемы бывают только при первичном заражении во время беременности. Приблизительно 10-15 % женщин не имеет антител к ЦМВ, значит, есть риск первичного заражения.
К сожалению, вероятность инфицирования плода при перичном заражении ЦМВ составляет 30%!
Если на прегравидарном этапе выделены IgG, проведение дальнейшего мониторинга считается нецелесообразным. При реактивации инфекции во время беременности специфическое лечение не проводится. К слову, противовирусные препараты для лечения ЦМВ-инфекции крайне токсичны и применяются только по жизненным показаниям. Эффективность и безопасность применения рекомбинантного интерферона – (виферон, интрон-А, роферон) для лечения цитомегаловирусной инфекции не доказана, как и применение так называемых иммуномодуляторов(индукторов) – (циклоферона, панавира, имунофана, амиксина и.т.д.
Профилактика: к сожалению, когда основной путь передачи инфекта воздушно-капельный, говорить об эффективных профилактических мероприятиях не приходится. Основной путь профилактики – не контактировать с детьми (основной резервуар инфекции), часто и тщательно мыть руки, избегать походов в магазины во время наплыва покупателей (праздничные и выходные дни, конец рабочего дня, период распродаж) и в период эпидемии гриппа и ОРВИ. Особенно опасно в осенне-зимний период – желателен ежемесячный контроль уровня антител!
Герпес 1 и 2 типа. Приблизительно 20% беременных не имеет иммунитета к ВПГ. В таких случаях плод не защищен антителами ни о время беременности, ни после родов во время грудного вскармливания. При первичном инфицировании ВПГ во время беременности плод погибает, врожденные синдромы у живых новорожденных неизвестны. Планируя профилактические мероприятия, необходимо учитывать возможную дискордантность супругов – муж может оказаться носителем ВПГ.
Когда вирус из семейства герпесвирусов попадает кровь, он начинает быстро и с удовольствием размножаться. Через 2-12 дней после контакта при типичной форме герпеса появляются типичные герпетические высыпания, которые вне зависимости от проводимого лечения сохраняются до 2-х недель. После этого вирус отправляются «спать» в район спинномозговых ганглиев и может находиться там неопределенно долго. Во время «спячки» симптомов заболевания нет, инфицированный человек не заразен. Под воздействием различных неблагоприятных факторов (стресс, переохлаждения, половой эксцесс, интеркурентное заболевание) вирус выбрасывается в кровь, где снова начинает активно размножаться. Именно в этот период мы выделяем вирус через все биологические жидкости – заразна кровь, моча, сперма, слюна, вагинальный секрет, грудное молоко. Через 7-10 дней вирус уходит в ткани и снова появляются типичные герпетичекие высыпания при типичной форме герпеса, или непонятный зуд, дискомфорт, трещинки – при атипичной форме герпеса. Исследователи регистрируют и эпизоды бессимптомного выделения вируса в течении 24-48 часов без развития картины герпетического эпизода. Поскольку невозможно предсказать и заподозрить начало периода выделения вируса, обязательно проведение обследования супруга в парах, где у женщины нет антител.
Если супруг оказывается вирусоносителем, на весь период планирования беременности, беременности и лактации муж должен проводить супрессивную противовирусную терапию. Или придерживаться строгого полового покоя на период беременности и грудного вскармливания. Тут уж каждому свое.
ВПГ-2 особенно опасен в родах и после родов. 90% малышей инфицируются в родах, если на половых органах матери есть активные герпетические высыпания. В этом случае и матери и новорожденному проводят специфическую противовирусную терапию. Помните, основной путь передачи ВПГ – контактный. При отсутствии антител к герпесу кроме профилактики заражения во время беременности, необходимо пристальное внимание к малышу после родов.
Автор: Оксана Валерьевна Богдашевская – врач акушер-гинеколог, зав. гинекологическим отделением медицинского центра «Медикал-плюс», работает «женским доктором» с 1997 года.
Источник


