Венерические бородавки на половых органах
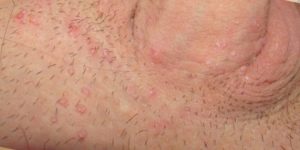
Остроконечные кондиломы или Венерические (аногенитальные) бородавки проявляйся в виде остроконечных кондилом и требуют особого внимания и контроля со стороны заболевшего человека, так как они способны принести серьезные проблемы его здоровью. Бородавки – доброкачественные образования, которые имеются на теле почти каждого человека. Зачастую, они совершенно безобидны и потому не вызывают у людей тревоги.
Причины и симптомы заболевания
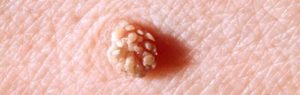 фото остроконечной кондиломы (венерической бородавки)
фото остроконечной кондиломы (венерической бородавки)
Венерические бородавки появляются на коже аногенитальной области в результате активного развития и размножения в организме больного вируса папилломы человека (ВПЧ). Штаммов этого вируса насчитывается более 100, к появлению аногенитальных бородавок — остроконечных кондилом, которые являются наиболее распространенным видом венерических новообразований, приводит 6, 11, 16, 18 тип ВПЧ. Стоит знать, что 6, 11 типы имеют низкий порог онкогенности, а 16, 18 — высокий и в будущем могут привести к онкологическим заболеваниям: раку шейки матки, влагалища — у женщин, раку анальной зоны, полового члена — у мужчин.
Папилломавирус имеет разные пути проникновения в организм человека. Обычно, это контактный и бытовой путь. Однако, заражение вирусными частицами, которые приводят к образованию остроконечных кондилом, наступает только при незащищенных половых контактах с лицом, инфицированным определенным типом ВПЧ. Причем, источником инфекции может выступать как женщина, так и мужчина.
В основном, появление остроконечных кондилом происходит бессимптомно. Тем не менее, иногда, в зависимости от их анатомического местоположения, могут наблюдаться зуд, жжение или небольшое раздражение. В том случае, если венерические бородавки располагаются во влагалище у женщины, то после полового контакта могут появиться кровянистые выделения.
Диагностика остроконечных кондилом
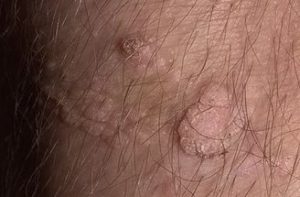 фото венерической (аногенитальной) бородавки
фото венерической (аногенитальной) бородавки
При отсутствии симптомов выявление вируса в организме — задача для врача не самая простая . ВПЧ способен довольно долго жить в организме, прибывая в латентном (спящем) состоянии, не проявляя себя на эпидермисе какими-либо наростами.
В другом случае — достаточно простого визуального осмотра, чтобы выявить недуг, обнаружив в области гениталий остроконечную кондилому. Тем не менее, и в этом случае существуют некоторые особенности. Довольно часто мужчины за венерические бородавки принимают папулезное ожерелье полового органа. Нормой считается расположение папул 1-2 мм в районе уздечки крайней плоти и венца головки пениса.
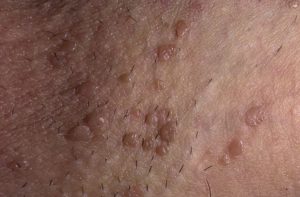 фото аногенитальных (венерических) бородавок у женщин
фото аногенитальных (венерических) бородавок у женщин
Женщины за остроконечные кондиломы могут принять микропапилломатоз половых губ. В случае, если папулы расположены в области преддверия влагалища или на внутренней поверхности малых половых губ, — это также является нормой. Нередко, обнаружив у себя на теле контагиозный моллюск или проявления сифилиса — широкие кондиломы, больные ошибочно принимают эти схожие по виду, но относящиеся к другим заболеваниям, признаки за остроконечные кондиломы. По этой причине носителей венерических бородавок дополнительно обследуют на ВИЧ, сифилис и другие инфекционные заболевания, передающиеся половым путем. Венерическиe бородавки имеют ряд следующих особенностей внешнего плана:
- как правило, появляются через 1-2 месяца после заражения
- сначала это мельчайшие пятнышки, потом — небольшие мясистые образования, возвышающиеся над кожей, в диаметре достигающие лишь несколько миллиметров. Со временем разрастаются и по внешнему виду могут напоминать цветную капусту.;
- появляются группами, могут сливаться;
- имеют телесный, розовый или коричневый оттенок (в зависимости от цвета кожи);
- у женщин локализируются в области больших половых губ, постепенно поражая всю аногенитальную область, у мужчин – на крайней плоти.
Если больная вовремя не начинает лечение, остроконечные кондиломы могут появиться на шейке матки и во влагалище, что в конечном итоге может привести к раковому поражению этих органов.
Лечение и удаление
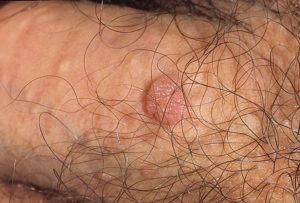 фото венерической бородавки на пенисе
фото венерической бородавки на пенисе
После обнаружения в области гениталий бородавчатых новообразований необходимо незамедлительно обратиться за квалифицированной медицинской помощью и пройти комплексное обследование. Из современных методов диагностики медицина использует следующие:
- профессиональный осмотр пораженных мест гинекологом и кожвенерологом;
- аноскопия – обследование анальной зоны;
- кольпоскопия – обследование женских внутренних половых органов;
- ПЦР-дигностика, которая позволяет точно установить тип папилломавируса и др. инфекции;
- биопсия – взятие частички дермы с пораженной поверхности для исследования, проводится для исключения наличия онкологии.
После проведения диагностики врач сможет назначить правильное лечение. Для выведения остроконечных папиллом могут быть использованы физиотерапевтические процедуры, медикаментозные препараты и методы нетрадиционной медицины. Среди физиотерапевтических процедур широко используются:
- криотерапия – удаление новообразований жидким азотом;
- электрокоагуляции – прижигание кондилом;
- лазеротерапия – уничтожение патологического образования лазерным лучом;
- радиоволновая терапия, при которой используется радиоволновой нож, излучающий высокочастотные радиоволны.
 фото венерических бородавок у мужчины
фото венерических бородавок у мужчины
Не смотря на то, что данные методы довольно эффективны и позволяют с первого раза избавиться от неприятных новообразований, указанные процедуры являются дорогостоящими и не всем подходят. Поэтому существует ряд лекарственных препаратов, которые также помогают в борьбе с венерическими бородавками:
- Папилайт – средство на натуральной основе;
- Солкодерм – на основе азотной, уксусной кислоты;
- Папилюкс;
- Мазь Веррумал, в составе которой имеется салициловая кислота.
Для выведения венерических бородавок можно использовать обычную салициловую мазь. Однако, прежде чем применять какой-либо препарат, необходимо проконсультироваться с лечащим врачом.
Существует множество методов народной медицины, с помощью которых можно успешно вывести венерические бородавки. Для смазывания пораженных мест можно использовать сок чистотела, свежие кусочки яблока. Можно сделать чесночную мазь из тертого чеснока и топленного свиного жира, смешать все в соотношении 1:1. Можно прикладывать компрессы из алоэ или листьев каланхоэ. Хорошо помогает спиртовая настойка прополиса или йода. Она прижигает, дезинфицирует, присушивает пораженные места. Для укрепления иммунитета можно принимать внутрь приготовленные настои из репейника (1ч.л. на 1 стакан кипятка), цветков календулы (1ст. ложка на 1 стакан кипятка).
Если папилломавирус попал в организм, то избавиться от него невозможно, но можно сделать все необходимое, чтобы он не проявлял себя появлением венерических и других бородавок. Для этого необходимо придерживаться простых правил в своей жизни:
- контролировать половую жизнь, использовать методы контрацепции;
- вовремя лечить все болезни;
- вести здоровый образ жизни, правильно питаться, заниматься спортом;
- следить за личной гигиеной.
Эти советы, помогут как можно дольше сохранить здоровье и быстро справиться с возникшими проблемами.
Источник

Появление различных образований на половых органах является не только медицинской проблемой, это ведет к неприятностям в сексуальной жизни, чувству дискомфорта, появлению комплексов и глубокой депрессии. Венерические бородавки — инфекционное заболевание, которое вызывает вирус папилломы человека. Их появление говорит о том, что иммунная система не справляется со своей задачей.
Венерические бородавки — что это такое?
Проникая в организм человека, вирус проявляет себя в виде появления папиллом, бородавок, которые появляются на разных местах. Аногенитальные венерические бородавки представляют собой скопления сосочковых образований в области половых органов и анального отверстия. Обычно они безболезненны.
Различают такие виды остроконечных кондилом (так обычно называют венерические бородавки):
- Обычные остроконечные кондиломы, сосочковые образования, которые появляются на половых органах и возле анального отверстия, внешним видом напоминают цветную капусту, размер образований составляет около 5 мм.
- Гигантские кондиломы Бушке-Левенштейна — образуются в результате слияния наростов и увеличения их размеров, в результате чего образуется крупный округлый нарост с бугристой поверхностью, который со временем может ороговеть, перейти в злокачественную форму. Эти кондиломы могут появляться как у молодых людей, так и в пожилом возрасте.
- Бовеноидный папулез — вызывается онкогенами штаммами вируса и выглядит в виде множественных папул всевозможной окраски.
Само название «венерические бородавки» говорит о том, что располагаются они на интимных местах: в паху, в области мошонки, крайней плоти, на половых губах, шейке матки и других местах, причем места локализации могут объясняться сексуальными предпочтениями человека.
Причины возникновения

Единственной причиной появления образования является заражение вирусом папилломы человека. Существует около ста подвидов вируса, колонизировать мочеполовую систему способны более двадцати из них, имеющих различный онкогенный риск. Причем, те разновидности вируса, которые вызывают венерические бородавки, являются довольно агрессивными.
Заражение происходит половым путем, клинически болезнь может проявиться через довольно продолжительный период времени, который составляет около трех месяцев. У одного больного может присутствовать несколько типов вируса одновременно, заражение происходит примерно в 70% случаев контактов с инфицированным партнером. На сегодня около 80% населения планеты считаются инфицированными вирусом папилломы человека.
У беременных женщин увеличивается размер и количество образований, которые могут нести опасность для ребенка. При родах инфицированной матери ребенок может подвергнуться заражению вирусом, который может привести к папилломатозу гортани ребенка.
Проникает вирус в организм через кожу или слизистые, в местах их травматизации, нарушения целостности или трении при половых контактах. В неактивном состоянии вирус может находиться в организме человека длительное время, иногда даже всю жизнь, и проявиться при снижении иммунитета:
- переохлаждении;
- наличии хронических заболеваний;
- нарушении обмена веществ и гормонального фона;
- вирусных заболеваниях;
- инфекционных заболеваниях мочеполовой системы;
- венерических заболеваниях;
- снижение иммунитета;
- при игнорировании правил личной гигиены.
Симптомы и фото

В начальной стадии проявления заболевания пациенты жалуются на жжение, зуд, выделения с кровью в аногенитальной области. Впоследствии на этих местах обнаруживаются наросты, которые создают препятствия для нормальной половой жизни, иногда даже делая ее невозможной.
Из-за трения и высокой травмированности существует вероятность инфицирования наростов — тогда появляется обще недомогание, поднимается температура тела, увеличиваются болевые ощущения. Психологическая сторона заболевания ведет к развитию невроза.
Диагностика
Больной должен пройти диагностические мероприятия:
- осмотр аногенитальной области у профильного врача: гинеколога, дерматолога, уролога, онколога;
- лабораторные анализы;
- уретроскопия, которую проводят при подозрении на наличие бородавок на отверстии уретры;
- аноскопия, при наличии бородавок в анальной области;
- гистологическое исследование при подозрении на злокачественность образований;
- цитология, для исследования шейки матки;
- кольпоскопия.
При наличии венерических бородавок необходимо полное обследование, чтобы исключить другие венерические заболевания.
Лечение венерических бородавок

Фото: Папилайт
Выбор метода лечения зависит от вида кондилом, места их локализации и распространенности. Полностью избавиться от вируса невозможно, рецидивы наблюдаются в 30% случаев лечения.
До полного излечения необходимо использование презервативов, а лицам, имевшим контакты с больным в предыдущие полгода, необходимо обследоваться на наличие вируса в организме.
Аногенитальные венерические бородавки очень редко проходят сами по себе. Учитывая вирусную природу заболевания, лечение венерических бородавок должно осуществляться комплексно: удаление бородавок должно сочетаться с проведением мер, направленных на укрепление защитных свойств организма.
Удаление кондилом можно производить:
- медикаментозным способом;
- хирургическим.
Хирургический способ осуществляется различными методами:

- лечение лазером, при котором образование практически на глазах испаряется под действием лазерного луча;
- криодеструкция — удаление нароста при помощи жидкого азота;
- радиодеструкция, при которой венерические бородавки удаляются действием радиоволн;
- удаление скальпелем.
Медикаментозный способ включает в себя прием иммуномодулирующих, противовирусных препаратов, а также применении препаратов для наружного использования:

Фото: Папилюкс
- Солкодерм, состоящий из комбинации кислот, обладающих прижигающими свойствами. Средство наносится на кондилому шпателем, через некоторое время образование подсыхает.
- Трихлоруксусная кислота наносится на пораженную область и вызывает некроз клеток нароста. Лечение сопровождается сильным жжением, впоследствии на месте образований остаются рубцы.
- Папилайт — препарат из натуральных ингредиентов, обладающий противовоспалительным и антивирусным действием. Его используют одновременно для внутреннего и наружного применения, при этом происходит очищение организма от токсинов, восстанавливается иммунитет, при наружном использовании бородавки исчезают под воздействием прополиса, чеснока, красного перца и других компонентов.
- Средство Папилюкс — имеет схожий с «Папилайт» состав и схожее действие на организм. Препарат укрепляет иммунитет, одновременно разрушая образование.
- Бальзам PAPILLOCK plus — содержит гидроокись калия, натрия, карболовую кислоту, масло чайного дерева и касторовое, а также другие ингредиенты, которые благодаря своим свойствам помогают не только удалить наросты, но и усилить регенерацию кожи;
- Мазь Веррумал, в состав которой входит салициловая кислота, оказывающая прижигающее действие.
Препаратов довольно много, можно выбрать тот, который подойдет именно вам. И все же самое лучшее лечение — профилактика. Заботьтесь о своем здоровье, ведите здоровый образ жизни, откажитесь от вредных привычек и не забывайте о том, что аногенитальные венерические бородавки передаются половым путем, поэтому позаботьтесь о надежном партнере или практикуйте защищенный секс.
Источник
Половые бородавки – одно из самых распространенных венерических заболеваний, встречающееся у половины людей, ведущих сексуальную жизнь.
Это огрубевшие наросты на коже интимных органов и слизистых оболочках, которые в большинстве случаев не вызывают симптомов и не причиняют вреда.
Редко они становятся причиной неприятных ощущений (жжение, отечность, зуд или покраснение).
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Но так как половые бородавки выглядят не эстетично, то вызывают чувство смущения и неловкости перед сексуальным партнером, заставляют комплексовать и замыкаться в себе.
Как и большинство инфекционных заболеваний, остроконечные кондиломы (condylomata acuminata), а проще говоря, половые бородавки поддаются лечению.
Они вызваны вирусом папилломы человека (ВПЧ), которых современная наука различает более 600 видов.
Что такое ВПЧ
К инфицированию аногенитальной области причастны 40 типов ВПЧ, подразделяемые на три основные группы по степени их опасности:
- неонкогенные (1–5 10, 28 типы);
- вирусы с низким онкогенным риском (6, 11, 13, 40–44);
- среднего и высокого онкогенного риска (18, 16, 26, 30, 33, 35, 39, 51,56, 59, 68).
При обнаружении у женщины рака шейки матки более чем в 90% случаях выявляется присутствие в организме папилломавирусов 16 или 18 типа.
Причины
Наиболее частыми виновниками появления бородавок на мужском органе и во влагалище становятся вирусы 6 и 11 типа, не несущие в себе онкогенной активности, поэтому редко приводящие к развитию раковой опухоли.

Фото: заражение происходит половым путем
Основной путь передачи инфекции половой. При наличии небольших микротравм покрова или слизистой оболочки вирус легко проникает в базисный слой эпителия.
Бородавки появляются не сразу, а спустя 6 месяцев или даже несколько лет.
Бывает, что наросты и вовсе не обнаруживаются. Это говорит о сильном местном иммунитете кожи, который сдерживает ВПЧ от размножения.
Факторы риска
Заражению папилломавирусом способствуют:
- дисбактериоз микрофлоры интимных органов;
- недостаточное внимание к соблюдению правил личной гигиены;
- незащищенные половые контакты с носителями вируса;
- множество сексуальных партнеров;
- раннее начало половой жизни;
- беспорядочные связи;
- наличие сопутствующих инфекционных болезней (сифилис, гонорея, хламидиоз, молочница и др.);
- беременность, роды, кормление грудью;
- половое созревание или климакс;
- слабость иммунной системы;
- авитаминоз;
- стресс, нервное перенапряжение, физическое истощение.
Вирус папилломы может находиться в воздушной среде на предметах, поэтому заражение наступает после использования чужих полотенец, постельного белья, твердого мыла.

Фото: заражение через предметы личной гигиены
Подхватить болезнь можно в бане, например, сидя на полке в обнаженном виде без подстилки.
Осложнения
У беременных женщин генитальные бородавки могут увеличиваться в количестве настолько, что становятся причиной мочевых расстройств.
Наросты ослабляют эластичность шейки матки и стенок влагалища, что вызывает осложнения во время родов.
Главная опасность остроконечных кондилом у беременных – это заражение будущего малыша, которое может наступить в процессе родоразрешения.
Новорожденный появляется на свет с бородавками на слизистой оболочке гортани и во рту.

Фото: папилломатоз гортани
Многочисленные наросты становятся причиной закупорки дыхательных путей и смерти малыша, поэтому требуется срочное оперативное вмешательство.
К счастью, передача вируса во время нормального течения родов происходит редко.
Еще одна опасность остроконечных кондилом – это вероятность их преобразования в злокачественную опухоль.
Реальный процент перерождения наростов невелик, но в зоне риска находятся люди с иммунодефицитом и те, у кого уже были раковые опухоли.
Находясь снаружи, к примеру, на половом члене или на большой половой губе, наросты натираются бельем, становятся болезненными, кровоточат, инфицируются и воспаляются. В таких случаях от кондилом исходит неприятный запах, выделяется сукровица или гной.
Как проявляется заболевание
Кондиломы редко вызывают симптомы на начальной стадии.
Об их наличии могут свидетельствовать:
- гиперемия;
- светлые или красные пятна;
- гиперкератоз;
- кровянистые выделения;
- трещины.
Болезнь имеет две формы течения:

Фото: кондиломы на слизистой оболочке десны
- наружная или экзофитная форма характеризуется ростом остроконечных кондилом на наружных половых органах, в области заднего прохода, на поверхности верхних дыхательных путей, пищевода, прямой кишки, на слизистой оболочке рта, конъюнктиве глаз;
- для внутренней или эндофитной формы характерно появления плоских кондилом (инвертирующих и атипических), расположенных в толще эпителиального слоя слизистой оболочки влагалища или шейки матки.
Они трудно поддаются диагностике, часто сочетаются с дисплазией, а иногда с преинвазивной карциномой.
В 10% случаях на протяжении двух лет плоские кондиломы могут озлокачествляться, при этом наблюдаются признаки интраэпителиального рака.
Развитие кондилом проходит несколько стадий:
- регресс, чаще наблюдающийся при появлении бородавок во время беременности (20%);
- относительно длительная стабильность;
- ускоренный рост, требующий скорейшего удаления;
- перерождение в злокачественную форму (5%).
Как отличить от похожих заболеваний
- Остроконечные кондиломы имеют вытянутую форму. Располагаясь на чуть более широком основании, нарост сужается к кончику.
- Множественное новообразование выглядит как петушиный гребень или цветная капуста.

Фото: так выглядят кондиломы
- Разрастаясь, бородавка, нередко принимает форму грецкого ореха.
- Цвет наростов максимально приближен к оттенку кожи, но может быть розоватым или ярко-красным.
- Бородавки подвижны, перемещаются вместе с кожей, если попытаться их оттянуть.
- Они имеют четкие границы, равномерные борозды на поверхности.
Любые пузырьки с содержимым, неправильной формы наросты, асимметрия, наличие узелков в центре, корочка, многоугольная форма свидетельствуют о наличии другого заболевания (герпес, меланома, контагиозный моллюск, красный лишай).
Места локализации половых бородавок
Кондиломы располагаются на лобке, в промежности, прианальной зоне, паховых складках, на слизистой оболочке половых органов и прямой кишки.
У мужчин
У представителей сильного пола кондиломы обнаруживаются:
- в области анального отверстия (наиболее часто встречаются у мужчин нетрадиционной ориентации);
- в зоне мочеиспускательного канала;
- на головке члена;
- на внутренней поверхности уретры.
Фото
У женщин
У женщин бородавки локализованы:
- в шейке матки;
- у преддверия и на стенках влагалища;
- на больших и малых половых губах;
- в заднем проходе;
- на клиторе;
- в мочеиспускательном канале.
На половой губе бородавки появляются значительно чаще, что обусловлено постоянным скопление влаги, которая способствует их росту.
Видео: «Удаление жидким азотом»
Диагностика
Диагностикой болезни занимается дерматовенеролог, гинеколог, проктолог и уролог в зависимости от мест локализации кондилом.
Перед тем как лечить половые бородавки, анализы необходимо сдать не только больному, но и его постоянному половому партнеру.

Фото: кольпоскопия шейки матки
Применяются следующие методы диагностики:
- анализ крови на все виды заболеваний, которые передаются половым путем;
- гистологическое исследование биоптата (микроскопического кусочка ткани бородавки);
- уретроскопия у мужчин;
- кольпоскопия у женщин;
- ПЦР тест используется для точного определения типа вируса папилломы.
Лечение
Бородавки на половом члене или на поверхности половых губ, в районе ануса могут вызывать физический дискомфорт и, вероятнее всего, доктор посоветует удалить их в амбулаторных условиях.
Современные способы удаления :
- лазерная терапия позволяет одновременно выпарить ткани бородавки и прижечь ранку, при этом нет крови, а заживление происходит быстро;

Фото: применение лазерного метода
- криодеструкция заключается в использовании жидкого азота, который наносится на кондиломы, замораживает и постепенно разрушает их клетки;
- электрокоагуляция – применение электрического тока, под действием которого бородавка некротизируется, а ее остатки снимаются тонкой металлической нитью на наконечнике аппарата;
- удаление радиоволновым ножом позволяет, не касаясь наростов, путем радиоволнового излучения безопасно и быстро удалить нарост, не затрагивая окружающие ткани;
- хирургическое срезание скальпелем травматично, требует длительной реабилитации и используется тогда, когда площадь пораженной поверхности слишком большая и другие методы не могут быть применены.
После удаления до полного заживления ранки и восстановления здорового эпителия половые контакты следует исключить, чтобы избежать насильственного отторжения образовавшегося струпа, что может привести к воспалению.

Фото: хирургическое иссечение
Местное
Местное лечение заключается в применении специальных препаратов:
- на основе подофиллотоксина («Подофиллин», «Кондилин», «Вартек»), действие которых направлено на разрушение тканей наростов;
- противовирусных и иммуностимулирующих средств («Алдара», «Панавир», «Неовир»);
- кислот и щелочей (трихлоруксусная, салициловая кислота, «Солкодерм»), обладающих прижигающими и обеззараживающими свойствами.
Системное
Системная терапия заключается в устранении факторов, способствующих развитию заболевания:
- лечение других инфекций половой сферы;
- восстановления баланса микрофлоры влагалища и кишечника;
- повышение иммунитета, который способен самостоятельно бороться с вирусом папилломы.
При беременности
В период беременности наблюдается ускоренный рост кондилом, приобретение ими рыхлой структуры.
- Это приводит к механическим повреждениям во время родов, а также к осложнениям в виде геморроя.
- Увеличивающийся очаг способствует инфицированию плода, поэтому требует обязательного лечения.

Фото: радиоволновое удаление наростов может применяться при беременности
Беременным противопоказана лазерная терапия, криодеструкция и цитостатические препараты.
- Наиболее безопасным способом удаления кондилом в этот период считается иссечение радиоволновым ножом аппаратом Сургитрон.
- Медикаментозное лечение проходит с использованием средства «Солкодерм».
Эти методы не сопровождаются болевыми ощущениями и способствуют быстрому заживлению.
У детей
Методы лечение детей аналогичны терапии беременных женщин.
- Чаще используются противовирусные препараты местного действия, чем химические и деструктивные способы удаления.
- Дети среднего школьного возраста уже могут перенести лазерное удаление и криотерапию, которые противопоказаны до 12 лет.
Детский организм может справляться с инфекцией сам, поэтому показана выжидательная тактика в неосложненных случаях.
Народные средства
Народные методы не следует применять для избавления от бородавок во влагалище и в прямой кишке.
Они подходят только для лечения поверхностных наростов на лобке, в промежности или в паховых складках.
Но прежде чем пытаться вывести бородавки на половых органах, следует проконсультироваться у доктора.
С давних пор хорошо зарекомендовал себя сок чистотела.
- Растение срывается с мая по июнь, когда на нем появляются цветки. В аптеке продаются натуральные препараты на основе экстракта чистотела, которые можно использовать круглый год («Горный чистотел»).

Фото: прижигание свежим соком чистотела
- Капля жидкости или сока наносится на бородавку дважды в день на протяжении 1–2 недель. Почернение новообразования свидетельствует о начале разрушения и отмирания тканей. На этом этапе нельзя прекращать лечение. Его необходимо продолжать до полного исчезновения бородавки.
- Лечить кондиломы чистотелом рекомендовано последовательно. Не стоит наносить средство, которое содержит токсические вещества, одновременно более чем на 3–4 бородавки. Это может привести к системному отравлению организма. После избавления от первых наростов, можно приступать к терапии следующих.
Существует еще один верный способ, как избавиться от бородавок самостоятельно.

Фото: применение мази из чеснока
На наружные бородавки прикладывают чесночную мазь.
- Для этого нужно измельчить чеснок в кашицу и смешать с любым жирным кремом или вазелином.
- Мазь накладывают на наросты, накрывают сверху бинтом и выдерживают 3 часа, после чего смывают проточной водой.
В течение 1–2 месяцев на бородавки можно капать соком картофеля или смазывать их пихтовым маслом дважды в сутки.
Профилактика рецидива
Рецидивы появляются в течение трех месяцев после лечения у 25% пациентов.
Это связано с активизацией скрытых инфекций, а также с повторными вспышками старой.
Чтобы снизить риск появления половых бородавок вновь, следует комплексно укреплять иммунитет и следить за здоровьем:
- сбалансировать рацион;
- заниматься физкультурой;
- закаляться;
- вести разборчивую половую жизнь;
- ограничить влияние стресса;
- своевременно лечить инфекционные заболевания;
- после приема антибиотиков следить за балансом микрофлоры кишечника и влагалища;
- женщинам рекомендован регулярный цитологический скрининг через каждые 3–5 лет.
Важно следить за гигиеной половых органов, не носить сдавливающего неудобного белья, отдавать предпочтение натуральным дышащим тканям, особенно в жаркий период.
Использование барьерных методов контрацепции хоть и не может на 100% защитить от повторного инфицирования папилломавирусом, но все же необходимо, если нет уверенности в здоровье сексуального партнера.
Вакцинация
Курс вакц


