Вторичная лейкодерма при атопическом дерматите
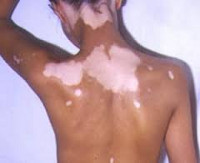
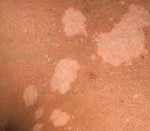
Лейкодерма – полиэтиологическое дерматологическое состояние, которое характеризуется нарушением образования и накопления или ускоренным разрушением пигмента на определенных участках тела. Проявляется наличием обесцвеченных участков кожных покровов. Размеры, количество и локализация участков зависят от причин расстройства. Диагностика лейкодермы основывается на результатах осмотра дерматолога и общего обследования организма больного, проводимого для выявления скрытых патологий. В некоторых случаях может потребоваться биопсия тканей из пораженных участков. Тактика лечения зависит от этиологии данного состояния, возможны как специфическая терапия провоцирующего заболевания, так и поддерживающие мероприятия в виде витаминотерапии и УФ-облучения.
Общие сведения
Лейкодерма не является отдельным кожным заболеванием, это симптом, свидетельствующий об общем или местном нарушении пигментного обмена. Состояние известно с глубокой древности, в некоторых культурах больные с подобными изменениями кожи признавались как отмеченные богами. Лейкодерма является очень распространенной дерматологической патологией, по некоторым данным от ее различных форм страдает от 5 до 8% населения планеты. Может быть как приобретенным состоянием, возникшим вследствие определенного образа жизни человека или воздействия на его организм различных факторов внешней среды, так и врожденным, генетически обусловленным. Последняя разновидность характеризуется особой сложностью в процессе лечения и нередко беспокоит пациента уже в раннем детстве. Половое распределение лейкодермы зависит от типа и формы патологии. Одни состояния встречаются только у мужчин (сцепленные с Х-хромосомой наследственные разновидности), другие могут одинаково часто поражать лиц обеих полов или несколько чаще возникать у женщин.

Лейкодерма
Причины лейкодермы
Оттенок кожи человека зависит от наличия в ней нескольких пигментов, главным из которых является меланин. Скорость образования этого соединения зависит от двух факторов – наличия в организме тирозина, служащего субстратом для образования меланина, и перерабатывающего фермента тирозиназы. При альбинизме, который рассматривается некоторыми дерматологами как крайний вариант лейкодермы, имеются дефекты в структуре тирозиназы. Фермент не работает, что обуславливает отсутствие синтеза меланина. При некоторых формах лейкодермы наблюдается аналогичный процесс – нарушается работа фермента, пигмент не синтезируется, в результате появляются обесцвеченные участки кожи.
Есть и иной механизм гипопигментации при этом дерматологическом состоянии. Меланин должен не только синтезироваться, но откладываться в особых клеточных включениях – меланосомах. Существуют факторы экзогенной и эндогенной природы, затрудняющие этот процесс. Под их влиянием при нормальном или даже повышенном синтезе меланина на определенных участках кожи не откладывается пигмент, что приводит к появлению очагов лейкодермы. Вариантом такого процесса может быть избирательная гибель меланоцитов кожи, обусловленная инфекционными агентами, иммунологическими нарушениями или воздействием некоторых химических веществ. Из-за повышенной скорости распада пигментных клеток не происходит их своевременная замена, что также провоцирует возникновение симптомов лейкодермы.
К вышеописанным нарушениям может приводить огромное количество разнообразных патологических состояний и неблагоприятных факторов. Наиболее часто лейкодерма возникает вследствие некоторых инфекционных заболеваний (сифилиса, лепры, определенных дерматомикозов), аутоиммунных состояний (системной красной волчанки, склеродермии), генетических патологий (болезни Вульфа, Ваандербурга и пр.). Кроме того, существуют формы так называемой профессиональной лейкодермы, провоцируемой воздействием некоторых промышленных химических веществ на организм. Отдельно обычно выделяют витилиго и идиопатические формы патологии. Кроме того, к развитию лейкодермы могут приводить некоторые глистные инвазии, нарушения иммунитета и эндокринные расстройства.
Классификация лейкодермы
Современная классификация лейкодермы в дерматологии основана на этиологии этого состояния. Однако даже общепринятый перечень разновидностей не может охватить абсолютно все формы патологии. Из-за этого в отдельный тип выделяют идиопатическую лейкодерму, относя к ней все формы и разновидности состояния с неустановленной причиной. Данная классификация наиболее полно и объективно разделяет различные группы лейкодермы по причинам их появления. Удобство классификации заключается еще и в том, что лейкодермы, входящие в определенную группу, характеризуются сходством клинической симптоматики – это позволяет дерматологу только по внешнему виду больного примерно определить перечень возможных этиологических факторов. Чаще всего у пациентов выявляются следующие виды лейкодермы:
- Инфекционная лейкодерма – гипохромия, обусловленная воздействием на кожу различных микроорганизмов, которые могут либо прямо поражать меланоциты, либо нарушать местный метаболизм в тканях настолько, что в них затрудняется синтез и накопление пигмента. К этому типу относят сифилитическую и лепрозную лейкодерму, а также гипопигментацию вследствие различных форм лишая.
- Иммунная лейкодерма – в эту группу исследователи включают витилиго и некоторые другие аутоиммунные состояния (склеродермию, волчанку), которые могут сопровождаться нарушением пигментации кожи. Причинами иммунной лейкодермы также становятся иммунологические нарушения, возникающие на фоне глистных инвазий. Объединяющим фактором является поражение меланоцитов собственной иммунной системой.
- Токсическая лейкодерма обусловлена местным или общим воздействием некоторых химических веществ, в том числе лекарственных препаратов. К этой группе относится так называемая профессиональная гипохромия, которая возникает у сотрудников определенных химических производств при длительном воздействии промышленных токсинов.
- Врожденная лейкодерма имеет генетические причины или (реже) вызывается внутриутробным поражением. Характеризуется разнообразием симптоматики, нередко помимо кожных нарушений у больных встречаются пороки развития и другие нарушения.
- Послевоспалительная лейкодерма часто возникает на фоне рубцовых изменений после ожогов, а также при длительно протекающих кожных заболеваниях воспалительного характера (например, при экземе).
- Идиопатическая лейкодерма включает в себя все формы патологии с не выявленными или неясными причинами.
Симптомы лейкодермы
Основным проявлением лейкодермы является нарушение пигментации кожных покровов на различных участках тела. Характер нарушений пигментации различается в зависимости от формы и причин состояния. Так, при инфекционной сифилитической лейкодерме обесцвечивание кожи происходит в основном на шее, туловище, иногда лице и может иметь три клинические формы: сетчатую, мраморную и пятнистую. В первом случае участки депигментации состоят из множества мелких волокнистых очагов, напоминающих кружева, во втором – из беловатых точек с нечеткими контурами, имеющих тенденцию к слиянию. Пятнистая сифилитическая лейкодерма характеризуется образованием отдельных круглых очагов гипохромии с четкими контурами и практически одинакового размера.
Лепрозная лейкодерма часто возникает на руках, бедрах, спине и ягодицах. Ее особенностью является формирование круглых очагов поражения с четкими границами. Очаги после своего появления могут долгие годы сохраняться без изменений. Иммунные формы гипохромии, развивающиеся при системной красной волчанке, склеродермии и глистной инвазии, часто сопровождаются не только очаговой потерей пигмента, но и шелушением или атрофией кожи. При правильно проведенном лечении инфекционной или аутоиммунной лейкодермы выраженность кожных проявлений снижается, поскольку исчезает фактор, оказывающий негативное воздействие на меланоциты или метаболизм пигментов. Аналогичная картина наблюдается в случае химической или токсигенной гипохромии – зачастую центральным элементом лечения этих форм становится устранение провоцирующего фактора, само по себе позволяющее снизить выраженность кожных проявлений.
Врожденные формы лейкодермы имеют разнообразные симптомы, которые во многом определяются основным заболеванием. Кожные проявления (очаги депигментации различных размеров и форм) могут сочетаться с нарушениями со стороны других органов и систем. Послевоспалительная лейкодерма характеризуется появлением гипохромии на тех участках кожи, которые подверглись ожогам, псориазу или себорее. Нередко в центре очага с пониженной пигментацией можно обнаружить рубцовые изменения. Локализация пигментных нарушений зависит от расположения предшествовавших воспалительных поражений кожи. При этих формах лейкодермы, а также при витилиго восстановление нормальной окраски кожных покровов может быть сильно затруднено, нарушения сохраняются на протяжении многих лет.
Диагностика лейкодермы
Лейкодерму достаточно легко определить при обычном осмотре кожных покровов пациента, однако для выяснения ее причин может потребоваться целый комплекс различных клинических исследований. При осмотре кожи больного выявляются участки депигментации различной формы, размеров и локализации, в некоторых случаях очаги окружены ободком гиперпигментации (компенсаторная реакция организма). При подозрении на инфекционный характер лейкодермы производится общий анализ крови, в котором могут определяться неспецифические признаки воспаления (лейкоцитоз, увеличение СОЭ). Эозинофилия может указывать на наличие глистной инвазии. Для определения возбудителя также могут быть назначены серологические анализы: реакция Вассермана, тест на наличие лепры и другие.
Путем изучения основных показателей крови пациента и некоторых диагностических тестов можно выявить не только воспалительную, но и иммунную лейкодерму. Например, при волчанке определяют наличие антинуклеарных антител. Немаловажную роль в диагностике лейкодермы играет опрос больного и тщательное изучение анамнеза, поскольку при токсигенных и послевоспалительных формах этого дерматологического состояния именно предшествующие заболевания чаще всего обуславливают аномалии пигментации. Для более точного определения лейкодермы и ее дифференциации от некоторых форм лишая используют ультрафиолетовую лампу Вуда.
В спорных случаях могут прибегать к биопсии кожи из очагов пониженной пигментации и ее гистологическому исследованию. В зависимости от формы и причин лейкодермы в очагах могут выявляться признаки воспаления, рубцовая ткань, отек дермы или изменения эпидермиса. В наиболее распространенных случаях депигментации обычно отмечаются аномалии меланоцитов – они либо вовсе отсутствуют, либо имеют структурные изменения (низкое количество меланосом, деформации отростков). При некоторых врожденных формах лейкодермы используют генетические тесты.
Лечение лейкодермы
Терапия лейкодермы сводится к устранению причин, которые привели к нарушению пигментации кожи. При инфекционных формах используют антибиотики, при аутоиммунной патологии применяют иммуносупрессивные и цитостатические средства, при глистных инвазиях назначают противоглистные препараты. При токсической лейкодерме специального лечения может не потребоваться, в некоторых случаях достаточно обеспечить прекращение контакта больного с токсическим веществом. Это возможно путем смены рода деятельности (при работе на химических производствах) или отмены (замены) некоторых лекарственных средств. Сложнее всего поддаются лечению формы лейкодермы, обусловленные наследственными факторами, а также витилиго – при последнем некоторые специалисты практикуют пересадку нормально пигментированной кожи пациента, взятой с другой части тела, на очаги гипохроматоза.
Поддерживающая терапия может значительно улучшить состояние кожных покровов больного и ускорить восстановление нормальной пигментации. Назначают общие и местные формы витаминов А, Е, РР и группы В, витаминно-минеральные комплексы с содержанием цинка и меди. По некоторым данным обогащение рациона тирозином также способствует уменьшению симптомов лейкодермы, поэтому в питании больных должны присутствовать яйца, морепродукты, печень, овсяная и гречневая крупы. Из специфических методик, применяемых в дерматологии, используется ПУВА-терапия – обработка кожных покровов особыми фотоактивными веществами с последующим ультрафиолетовым облучением. Важно учитывать, что некоторые формы лейкодермы реагируют на УФО увеличением степени депигментации, поэтому подобные техники следует назначать с осторожностью.
Прогноз и профилактика лейкодермы
Прогноз лейкодермы относительно жизни пациента всегда благоприятный – данное дерматологическое состояние никогда не создает угрозу летального исхода или тяжелых осложнений, на это способны лишь сопутствующие пороки развития при врожденных формах и синдромах. Относительно выздоровления и восстановления нормальной пигментации кожных покровов прогноз чаще неопределенный даже в случае относительно легких токсигенных форм заболевания. Врожденные и иммунные разновидности лейкодермы, а также витилиго крайне тяжело поддаются лечению. Профилактика включает в себя употребление богатых тирозином продуктов, защиту кожи от ультрафиолетового излучения и избегание контакта с химическими веществами, способными вызвать депигментацию.
Источник
… это заболевание, актуальность которого возрастает с каждым годом.
Атопический дерматит – это генетически обусловленное, хроническое, рецидивирующее иммуно-нейро-аллергическое заболевание кожи, которое клинически проявляется первично возникающим зудом, симпатергической реакцией кожи (белым дермографизмом), лихеноидными папулами (в младенчестве папуловезикулами) и лихенификацией (синонимы «атопического дерматита» — пруриго Бенье, конституциональная экзема и конституциональный нейродермит).
Термин «атопия» (от греч. «атопос» — необычный, чуждый) впервые введен A.F. Соса в 1922 году для определения наследственных форм повышенной чувствительности организма к различным воздействиям внешней среды. В настоящий момент под термином «атопии» понимают наследственную форму аллергии, характеризующейся наличием реагиновых антител.
Атопический дерматит составляет 20-30% всех аллергических заболеваний, в 70% случаев он предваряет развитие таких болезней как: бронхиальная астма, поллиноз, крапивница, отек Квинке, аллергический ринит. Заболеваемость атопическим дерматитом достигает 15 и более на 1000 населения и, по данным ВОЗ, растет во всем мире, что обусловливается неблагоприятной экологической обстановкой, загрязнением окружающей среды.
Этиология и патогенез атопического дерматита во многом остаются неясными. Одним из ведущих звеньев в развитии заболевания является генетическая предрасположенность. Возникновение и хроническое течение атопического дерматита обусловливают наследственная предрасположенность, функциональные нарушения нервной системы, влияние неблагоприятных условий окружающей среды, психоэмоциональные расстройства и патология внутренних органов, обменные, нейрогуморальные, нейрососудистые нарушения, аллергическое состояние организма, нерациональное питание, различные интоксикации. Патогенетические механизмы атопического дерматита полиморфны и не противоречат, а скорее, дополняют друг друга.
Триггерными факторами окружающей среды, провоцирующими развитие атопического дерматита у предрасположенных к нему людей, являются:
• контактные раздражители и аллергены: мыла, растворители, одежда из шерсти, механические раздражители, детергенты, консерванты, ароматизаторы);
• ингаляционные триггеры: домашняя пыль, пыльца цветущих растений, плесень и перхоть человека и домашних животных);
• микробные агенты типа Staphylococcus aureus, Pityrosporum ovale, грибов рода Candida (могут не только повреждать кожный барьер, но и поддерживать уровень IgE посредством выработки так называемых суперантигенов, и таким образом, выступать в качестве триггерных факторов);
• пищевые сенсибилизирующие факторы: (чаще всего) яйца, молоко, морепродукты, цитрусовые, грибы, зерновые, арахис, рыба и бобовые (! наличие пищевой аллергии – прогностический показатель тяжелого течения атопического дерматита);
Важная роль в патогенезе атопического дерматита отводится:
• врожденной, генетически опосредованной ферментопатии пищеварительной системы, которая приводит к развитию выраженной эндогенной интоксикации и утяжеляет течение заболевания;
• дисфункции иммунной системы: ведущая роль отводится функциональному иммунодефициту, проявляющемуся снижением супрессорной и киллерной активности Т–системы иммунитета, дисбалансом продукции сывороточных иммуноглобулинов с увеличением уровня IgE, что обусловливает склонность организма к различным аллергическим реакциям и подверженность бактериальной и вирусной инфекциям;
• психоэмоциональному стрессу: более половины дерматологов и большинство больных убеждены в усугублении атопического дерматита под действием стресса; при этом влияние стресса на кожный процесс традиционно объясняется на основе психо-эндокрино-иммунологической модели атопического дерматита: у атопиков вследствие снижения реактивности гипоталамо–гипофизарно–надпочечниковой системы значительно притуплена стресс обусловленная реакция повышения уровня глюкокортикоидов в периферической крови, обладающих иммуно-супрессивным и противовоспалительным действием; таким образом, у атопиков повышен риск дисфункции иммунной системы и развития воспалительной реакции в коже);
• нарушению метаболизма жирных кислот в форменных элементах, плазме крови, жировой ткани: недостаток определенных жирных кислот приводит к дефициту компонентов простагландинового каскада, обладающих регуляторными функциями (прежде всего в отношении клеточного синтеза IgE).
Клинические проявления атопического дерматита чрезвычайно многообразны и зависят главным образом от возраста, в котором проявляется заболевание. Начавшись в младенчестве, атопический дерматит, часто с ремиссиями различной продолжительности, может продлиться и до полового созревания, а иногда не проходит до конца жизни. Заболевание развивается приступами, возникающими часто сезонно, с улучшением или исчезновением проявлений в летний период. В тяжелых случаях атопический дерматит протекает без ремиссий, давая иногда картину, схожую с эритродермией. В течение атопического дерматита в зависимости от клинических особенностей в различные возрастные периоды условно можно выделить три фазы заболевания — младенческую, детскую и взрослую. Фазы характеризуются своеобразием реакций на раздражитель и отличаются сменой локализаций клинических проявлений и постепенным ослаблением признаков острого воспаления. В возрасте 30–40 лет у большинства больных наступает спонтанное излечение. Более позднее существование симптомов атопического дерматита подозрительно на трансформацию заболевания в лимфому кожи.
Основные клинические признаки атопического дерматита:
• зуд кожи;
• типичная морфология и расположение сыпи: в младенческой и детской фазах чаще наблюдаются очаговые эритематозно–сквамозные высыпания со склонностью к экссудации (везикуляция, мокнутие) на коже лица, ягодицах, конечностях; во взрослой фазе преобладают зудящие эритематозно–лихеноидные высыпания на сгибательных поверхностях конечностей, на шее с развитием лихенизации (кожа становится утолщенной, грубой на ощупь, кожный рисунок резко выражен); степень выраженности и распространенности процесса может быть различной – от ограниченных (периоральных) до обширных поражений кожного покрова по типу эритродермий;
• тенденция к хроническому рецидивирующему течению;
• личный или семейный анамнез атопического заболевания;
• белый дермографизм
Диагностические критерии атопичесого дерматита по Hanifin и Rajka, 1980 (для постановки диагноза «Атопический дерматит» необходимо наличие трех и более обязательных и трех и более дополнительных признаков):
Обязательные критерии:
• определенная морфология и локализация: у взрослых – лихенизация и расчесы на сгибательных поверхностях; у детей – поражения на лице и разгибательных поверхностях;
• хроническое рецидивирующее течение;
• зуд;
• атопия в анамнезе или отягощенная по атопии наследственность.
Дополнительные критерии:
• ксероз;
• ихтиоз/волосяной лишай (keratosis pilaris)/усиление рисунка на ладонях;
• конъюнктивиты;
• складки Денье-Моргана;
• кератоконус;
• возникновение зуда при повышенном потоотделении;
• первый тип кожной реактивности (реакция гиперчувствительности замедленного типа);
• передняя подкапсульная катаракта;
• бледность или покраснение лица;
• перифолликулярная локализация высыпаний;
• складки на передней поверхности шеи;
• повышенный уровень сывороточного IgE;
• начало заболевания в раннем возрасте;
• частые инфекционные поражения кожи;
• дерматит на коже рук и ног;
• экзема сосков;
• белый дермографизм.
Для стандартизации постановки диагноза «Атопический дерматит» в европейских государствах разработана система SCORAD (scoring of atopic dermatitis – шкала атопического дерматита), она объединяет такие показатели, как площадь поражения тела, интенсивность клинических проявлений, а также субъективные симптомы – зуд и бессонницу. Составлен атлас референс-фотографий, показывающих интенсивность (по шкале от 0 до 3 баллов) эритемы, отечных и папулезных элементов, мокнутия, корок, экскориаций, лихенизации и сухости кожи.
Лабораторное подтверждение диагноза «Атопический дерматит» неспецифично, но может включать прежде всего определение уровня IgE сыворотки и исследование количества эозинофилов в крови. Необходимо отметить, что повышенное содержание IgE у больных атипическим дерматитом сохраняется и в периоды ремиссий.
Принципы лечения: гипоаллергенная диета (с исключением острых, излишне соленых, жареных и копченых блюд, экзотических фруктов, сладостей, шипучих напитков и др.); соблюдение рационального режима; коррекция нарушений функций пищеварительного тракта (ферментотерапия, устранение дисбактериоза и др.); санация очагов хронической инфекции; назначают антигистаминные препараты, психотропные и седативные средства (в зависимости от тяжести и сложности сопутствующих психосоматических расстройств).
В тяжелых случаях возможно применение кратковременными курсами системных кортикостероидов (например, бетаметазон – 1–2 мл не чаще 1 раз/нед) и сорбционно–дезинтоксикационной терапии. Для лечения тяжелых, торпидных форм атопического дерматита применяют циклоспорин А, в дозе 3–5 мг/кг в сутки. При осложнении атопического дерматита пиодермией назначают антибиотики. Наружно назначают смягчающие и охлаждающие кремы, кератопластические мази (с ихтиолом, нафталаном, дегтем и пр.). Первостепенное значение имеют топические кортикостероидные средства («Локоид», «Адвантан», «Афлодерм», «Элоком», «Целестодерм В», «Целестодерм В с гарамицином», «Тридерм» и др.), с рациональным подбором той или иной лекарственной формы (мази, крема, лосьона, эмульсии и др.). Применяют физиотерапевтическое лечение: УФ – А и В облучение, рефлексотерапию, гипербарическую оксигенацию, магнитотерапию и другие процедуры; эффективна курорто– и климатотерапия в условиях сухого морского климата.
Первичная профилактика атопического дерматита складывается из антенатальной и постнатальной профилактики:
• антенатальная профилактика осуществляется совместно с аллергологом, врачами гинекологического отделения и детской поликлиники: коррекция высоких антигенных нагрузок в виде токсикоза беременных, массивной медикаментозной терапия беременной, воздействия на нее профессиональных аллергенов, одностороннего углеводистого питания, злоупотребления облигатными пищевыми аллергенами и др.;
• постнатальная профилактика: по возможности избегать тех воздействий, которые ведут к стимуляции синтеза иммуноглобулина, то есть излишней медикаментозной терапии, раннего искусственного вскармливания; необходима строгая диета ребенка и кормящей грудью матери; правильный уход за кожей новорожденного, а также нормализация деятельности желудочно-кишечного тракта.
Вторичная профилактика заключается в коррекции выявленных сопутствующих заболеваний, а также ведущих патогенетических механизмов и провоцирующих факторов заболевания, соблюдении профилактической элиминационно-гипоаллергенной диеты и т.д. При этапной противорецидивной терапии атопического дерматита рекомендуется санаторно-курортное лечение, социально-бытовая адаптация; большое значение профессиональные аспекты, психотерапия и аутотренинг; важная роль отводится сотрудничеству между пациентом или его родителями и лечащим врачом (специальные обучающие программы или тренинги, информирующие о сущности заболевания, о необходимости профилактики обострений и о многом другом).
Источник


