За какое время проходит пеленочный дерматит
 Одной из достаточно частых проблем детей первого года жизни является пеленочный дерматит. Так называют комплекс воспалительных изменений поверхностных слоев кожи младенца, обусловленных воздействием неблагоприятных и раздражающих внешних факторов. Пеленочный дерматит обычно захватывает область промежности, ягодиц, паховых складок у ребенка. Воспаление может также распространяться на верхнюю часть бедер и пояснично-крестцовую область.
Одной из достаточно частых проблем детей первого года жизни является пеленочный дерматит. Так называют комплекс воспалительных изменений поверхностных слоев кожи младенца, обусловленных воздействием неблагоприятных и раздражающих внешних факторов. Пеленочный дерматит обычно захватывает область промежности, ягодиц, паховых складок у ребенка. Воспаление может также распространяться на верхнюю часть бедер и пояснично-крестцовую область.
По данным медицинской статистике, заболевание на первом году жизни диагностируется у 35-50% детей. У взрослых тоже возможны состояния, близкие по симптомам к младенческому пеленочному дерматиту. Они обычно обусловлены недостаточным гигиеническим уходом за кожей лежачих пациентов, которые не в состоянии себя обслуживать и недостаточно контролируют работу тазовых органов. В большинстве случаев при этом диагностируется контактный дерматит.
Почему развивается
Вплоть до 70-х годов XX века ведущей патогенетической теорией возникновения пеленочного дерматита являлась так называемая «аммиачная концепция». Считалось, что появление симптомов обусловлено длительным воздействием содержащегося в моче аммиака. Именно это вещество признавалось наиболее агрессивным для младенческой кожи. А так как характерное воспаление возникало только у детей, длительное время пребывающих в загрязненный мочой пеленках, дерматит был назван пеленочным. Этот термин широко используется и в современной педиатрии.
В настоящее время взгляды на причины пеленочного дерматита пересмотрены. Заболевание признано полиэтиологичным, при этом патогенетическое значение имеют как внешние, так и некоторые внутренние факторы. К ним относят:
- Механическое повреждение эпидермиса подгузником, пеленкой или любой тканью, прилегающей непосредственно к коже младенца.
- Набухание и мацерация кератинового слоя дермы в условиях повышенной влажности. Этому способствуют несвоевременная смена пеленки/подгузника/белья и использование впитывающих приспособлений с непромокаемым слоем (клеенкой).
- Размягчение и повреждение эпидермиса, обусловленное воздействием различных агрессивных веществ из мочи и фекалий младенца. Наибольшее значение имеют мочевина и продукты ее расщепления, желчные кислоты, остаточные количества пищеварительных ферментов, выделяемые кишечной микрофлорой соединения. Важным патогенетическим моментом является распад мочевины до аммиака под действием бактериальной уреазы. В некоторых случаях ключевым фактором становится измененная кислотность кала.
- Возрастные особенности кожи младенцев, определяющие ее недостаточную барьерную функцию по сравнению с дермой взрослого человека. Эпидермис у грудничка тонкий, насыщенный влагой, со слабо развитым кератиновым слоем. Кожа достаточно рыхлая из-за сниженного количества соединительной ткани, при этом она обильно кровоснабжается и легко отекает. Все эти особенности способствуют легкому появлению микроповреждений с последующим развитием воспаления.
- Микробный фактор. При этом важны не болезнетворные бактерии, а условно-патогенные микроорганизмы толстокишечной и кожной микрофлоры.
У одного ребенка может прослеживаться одновременно несколько причин поражения кожи. При этом пеленочный дерматит развивается далеко не у всех детей, находящихся в сходных условиях. Как же формируется заболевание и что к нему предрасполагает?
Вопросы патогенеза
К способствующим факторам относят диарею, иммунодефициты различного происхождения, дисбиозы (в том числе связанные с антибиотикотерапией), аллергические реакции, полигиповитаминозы. Большое значение имеют и систематически допускаемые погрешности в повседневном гигиеническом уходе, нерациональное использование эмульсий, редкое купание, малая продолжительность воздушных ванн, отказ от подмываний в пользу обтираний. К пеленочному дерматиту также предрасположены дети с атопией, «лимфатической» конституцией, незрелостью пищеварительной системы на момент введения прикорма.
Несмотря на широкое распространение одноразовых средств ухода и проводимые разъяснительные мероприятия относительно гигиены младенцев, пребывание в мокрых пеленках (или загрязненном подгузнике) остается основным провоцирующим фактором пеленочного дерматита.
Повышенная влажность кожи усиливает трение ее поверхности с прилегающей тканью. А сопутствующее набухание эпидермиса существенно повышает вероятность появления множественных микроповреждений. Во влажной среде меняется также проницаемость кожного барьера, повышается восприимчивость тканей к действию пищеварительных и бактериальных ферментов, слабых кислот и щелочей. А продукты распада мочевины приводят к изменению pH на поверхности кожи, что усугубляет ситуацию.
Разрыхленный и отечный эпидермис уже не может препятствовать колонизации различных микроорганизмов и проникновению различных веществ. В нем возникает воспаление, которое быстро захватывает нижерасположенные слои кожи. При этом оно редко бывает асептическим. В условиях повышенной влажности и измененной кислотности активируются условно-патогенные микроорганизмы, из-за чего нередко диагностируется грибковый пеленочный дерматит. Возможно присоединение и вторичной бактериальной инфекции – стафилококковой или стрептококковой.
Клиническая картина
Основные симптомы пеленочного дерматита:
- Покраснение (гиперемия) и болезненность кожи в промежности, на ягодицах, паховых складках, вокруг анального отверстия и половых органов. Иногда оно захватывает бедра и даже крестцово-поясничную область.
- Отсутствие четко очерченных границ между зоной поражения и здоровой кожей. Вокруг очага поражения имеется область неяркой, неравномерной и постепенно угасающей гиперемии небольшого размера. В то же время зона покраснения ограничена подгузником.
- Неравномерность гиперемии. Нередко в глубине естественных кожных складок имеются зоны просветления с незначительно выраженными признаками воспаления. Усиление гиперемии отмечается в местах затекания мочи, вокруг резинок подгузника. При наличии разжиженного, кислого или чрезмерно ферментированного стула наиболее выраженное покраснение появляется вокруг ануса.
- Легкая отечность воспаленной кожи, из-за чего очаг воспаления становится более плотным на ощупь и может слегка возвышаться. При тяжелой форме заболевания появляется инфильтрация всей дермы и даже подлежащих тканей.
- Участки воспаления несимметричные, неправильной формы, склонны к слиянию при прогрессировании заболевания.
- Сухость, шершавость пораженной кожи, что связано с наличием мелкопапулезной сыпи. Возможно также появление мелкопластинчатого неравномерного шелушения, обычно на месте угасающих участков воспаления.
- Не исключено появление везикулезной сыпи – от единичных элементов до сливных эрозирующихся площадок. Вскрытие пузырьков приводит к образованию мокнущих болезненных поверхностей, по мере заживления покрывающихся тонкими серозными корочками.
Кандидозный пеленочный дерматит сопровождается появлением ярких болезненных гиперемированных участков с множественными сливными эрозиями. А присоединение бактериальной инфекции приводит к образованию пустул, усилению отека и покраснения кожи.
Сопутствующие симптомы
Пеленочный дерматит у детей не сопровождается повышением температуры тела и интоксикацией. Тем не менее, ребенок при появлении симптомов этого заболевания становится капризным и беспокойным, что связано с физическим дискомфортом и даже болью. У него может ухудшаться сон.
Неприятные ощущения усиливаются после мочеиспускания и дефекации, если выделения попадают на участки воспаленной кожи. Поэтому при пребывании ребенка с пеленочным дерматитом в подгузнике или пеленке родители могут отметить связь между временем появления плача и опорожнением кишечника или мочевого пузыря. При распространенном воспалительном процессе беспокойство у младенца могут вызывать даже движения ног в тазобедренных суставах. Ведь они сопровождаются трением кожи в паховых и ягодичных складках, которые нередко поражаются при воспалении.
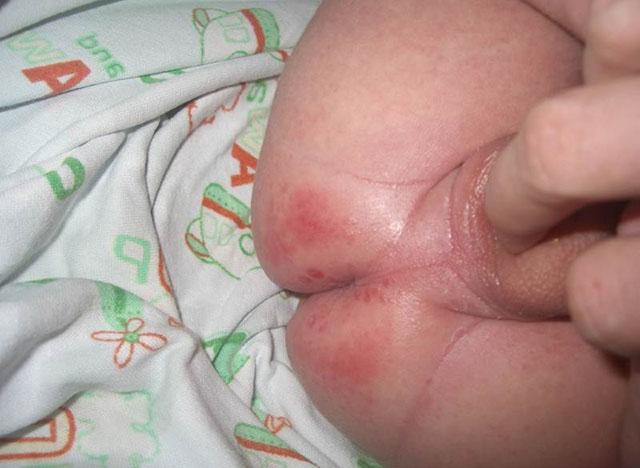
Кандидозный пеленочный дерматит
Каким бывает пеленочный дерматит
Пеленочный дерматит классифицируется по степени тяжести. При этом во внимание принимают выраженность и распространенность основных симптомов, наличие признаков инфекционных осложнений.
- Дерматит легкой степени. Ему свойственны легкая неяркая гиперемия без явной отечности и инфильтрации, возможно появление очагов мелкой папуло-макулезной сыпи. Очаг воспаления занимает небольшую площадь и существенно не влияет на самочувствие и поведение ребенка.
- Дерматит средней степени тяжести. Гиперемия достаточно яркая, обширная, сопровождается локальной отечностью или даже появлением отдельных очагов инфильтрации. Сыпь преимущественно мелкопапулезная, обильная. Возможно появление отдельных эрозий на месте единичных вскрывающихся пузырьков с серозным содержимым. Имеющиеся симптомы оказывают существенное влияние на самочувствие ребенка.
- Тяжелый пеленочный дерматит. Зона яркой выраженной гиперемии захватывает практически всю площадь кожи под подгузником, нередко заходя на складку между лобком и животом, бедра, крестец. Это сопровождается выраженным отеком, достаточно глубокой инфильтрацией, появлением множественных глубоких мокнущих эрозий и изъязвлений. Сыпь обильная, везикуло-папулезная и пустулезная. Тяжелое течение пеленочного дерматита является следствием инфицирования и развития осложнений.
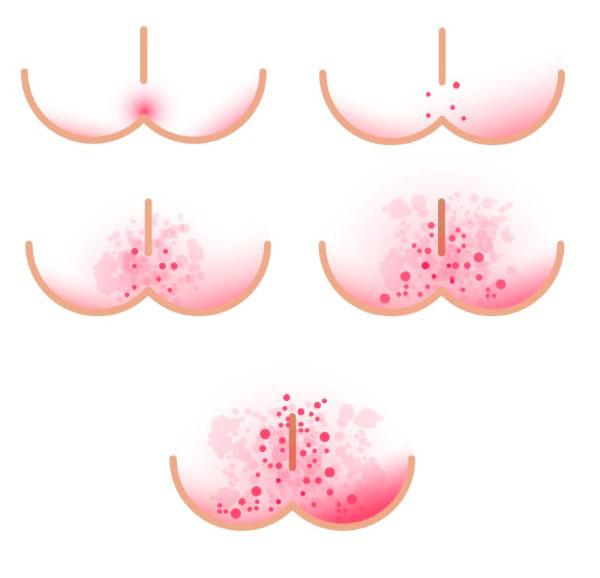
Стадии пеленочного дерматита
Пеленочный дерматит в большинстве случаев имеет легкую или среднюю степень тяжести. Тем не менее, это заболевание может протекать с различными осложнениями, которые в основном связаны с вторичным инфицированием тканей. К ним относят развитие импетиго, ягодичной гранулемы, абсцессов, флегмон, сепсиса. У девочек нередко присоединяется вульвовагинит.
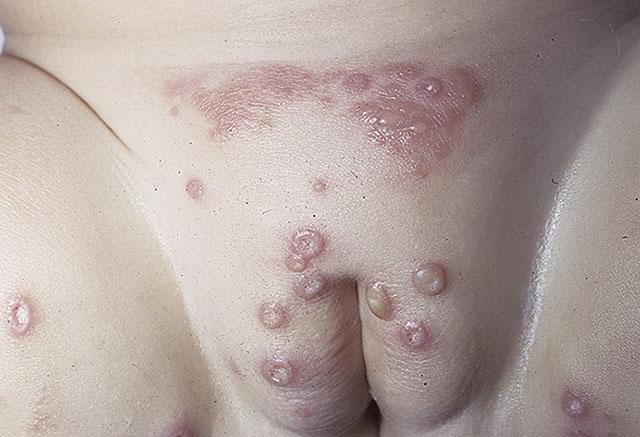
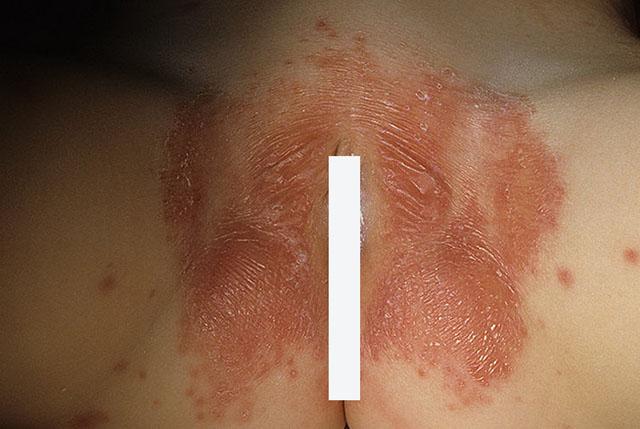
Стафилококковый пеленочный дерматит
Диагностика
Диагностика пеленочного дерматита не представляет затруднений. Характерная локализация внешний вид очага воспаления, младенческий возраст и выявление предрасполагающих и провоцирующих факторов практически исключают диагностическую ошибку. Указание родителей (или ухаживающих лиц) на появление у ребенка сыпи, опрелости, «раздражения» кожи на ягодицах и в промежности требует тщательного осмотра грудничка. При этом основной задачей врача является проведение дифференциальной диагностики и уточнение характера фоновых и провоцирующих состояний.
Пеленочный дерматит следует отличать от других видов дерматита: аллергического, контактного, себорейного, атопического. Важно понимать, что их наличие не является исключающим фактором. Все эти формы поражения кожи могут способствовать развитию пеленочного дерматита, выступая в качестве фонового и отягчающего процесса. При этом врачу потребуется вносить соответствующие коррективы в базовую схему лечения.
Пеленочному дерматиту не свойственно появление покраснения и сыпи на других участках тела. При выявлении очагов воспаления на лице, сгибательных поверхностях рук и ног следует исключать атопию и общую аллергическую реакцию. Локализация покраснения преимущественно в области ануса требует обследования ребенка на предмет кишечных инфекций, диарейного синдрома, ферментной недостаточности. А наличие хорошо очерченной разлитой гиперемии и связь между ее появлением и сменой марки подгузника являются основанием для исключения контактного дерматита.
При выявлении признаков инфицирования может потребоваться проведение бактериологического исследования соскобов с воспаленных участков кожи. То необходимо для уточнения вида и чувствительности возбудителя.
Лечение
Чем лечить пеленочный дерматит у новорожденного, определяет врач. При этом важно не только применять определенные препараты, но и корректировать оказываемый ребенку уход. Поэтому важнейшей задачей педиатра является обучение родителей или других ухаживающих лиц навыкам повседневной гигиены младенца.
Лечение пеленочного дерматита в основном местное. Основные группы назначаемых препаратов:
- Средства местного действия, способствующие регенерации и эпителизации пораженных тканей и оказывающие мягкое неспецифическое противовоспалительное действие. Чаще всего с этой целью используются мазь и крем для детей на основе декспантенола (Бепантен, Д-Пантенол). По согласованию с врачом может применяться облепиховое масло.
- Средства с противовопалительным и подсушивающим эффектом. В легких случаях бывает достаточно присыпки на основе цинка, но чаще всего назначается цинковая мазь, Циндол и Деситин. Для туширования эрозий используют фукорцин.
- При грибковой природе пеленочного дерматита показаны антимикотические (противогрибковые) средства. С этой целью используются нистатиновая мазь, Клотримазол, Дифлюкан.
- Бактериальное инфицирование является основанием для применения средств с местным противомикробным действием – например, Банеоцина, мазей с эритромицином, тетрациклином и другими антибиотиками.
- Местные глюкокортикостероидные средства. Решение об их применении врач принимает, если пеленочный дерматит не проходит в течение 5-7 дней адекватной терапии. Препаратом выбора является Адвантан. Но гормональная мазь, крем или эмульсия не могут применяться при грибковой инфекции.
- Антибактериальные средства системного действия – при развитии гнойных осложнений.
- Противоаллергические средства при лечении пеленочного дерматита не показаны. Исключением являются случаи, когда в качестве провоцирующего фактора выступает аллергический или контактный дерматит.
В качестве вспомогательных средств по согласованию с врачом могут применяться средства народной медицины: отвары и настои растений с противовоспалительным, противомикробным действием.
Прогноз
Родителей и ухаживающих за младенцем лиц больше всего обычно интересует, через сколько проходит пеленочный дерматит. Продолжительность и прогноз заболевания зависят от ряда факторов: первопричины, наличия фоновых и предрасполагающих состояний, тяжести имеющихся симптомов. Большое значение имеют своевременность и полноценность лечения, адекватная коррекция гигиенического ухода за ребенком.
Неосложненный легко протекающий пеленочный дерматит при соблюдении рекомендаций врача проходит бесследно в течение 3-4 дней. Отсутствие неустранимых предрасполагающих факторов (например, лимфатико-гиперпластической конституции и недостаточности клеточного иммунитета) является благоприятным признаком. У таких детей при надлежащем уходе симптомы обычно не возобновляются.
Быстро прогрессирующие и осложненные случаи дерматита – основание для отнесения ребенка к группе риска по развитию рецидивирующей формы заболевания. К неблагоприятным факторам относят также наличие у грудничка атопии, иммунодефицита, патологии пищеварительной системы, социальное неблагополучие родителей.
Пеленочный дерматит не способствует развитию других дерматологических заболеваний и не склонен к трансформации. Риск его повторного развития минимизируется при формировании у ребенка гигиенических навыков и отказе от подгузников.
Профилактика
Адекватный уход за кожей промежности, регулярные подмывания и купание младенцев, ежедневные повторные воздушные ванны, своевременное лечение кишечных расстройств и купирование аллергических реакций – все это оказывает профилактическое действие. Важно также не кутать ребенка, правильно подбирать подгузник по размеру и правильно комбинировать друг с другом используемые средства повседневного ухода.
Пеленочный дерматит в большинстве случаев излечим, его симптомы проходят в течение достаточно короткого времени. Ранее обращение к врачу и соблюдение его рекомендаций позволят предотвратить тяжелое и осложненное течение заболевания.
Источник
Пеленочный дерматит у детей – воспаление чувствительной детской кожи, возникающее под воздействием внешних раздражающих факторов. В связи с тем, что наиболее тесный контакт имеют с кожей пеленки или подгузники, то именно с этим и связано название заболевания – “пеленочный”. Более распространенное в народе наименование пеленочного дерматита – опрелость.
Чаще всего пеленочный дерматит у младенцев наблюдается в ягодичной зоне или на внутренней поверхности бедра, где к коже плотно прилегают подгузники или одежда
Причины появления пеленочного дерматита
Пеленочный дерматит у грудничков наблюдается в области ягодиц и внутренней поверхности бедер. На его появление влияют несколько факторов:
- механические раздражители – ткань или подгузник трется о нежную кожу малыша;
- химическое воздействие – негативное влияние аммиака, ферментов стула и солей жирных кислот;
- физические факторы – избыточная потливость, влажность и температура влияют на появление опрелостей;
- нарушение микрофлоры – кишечная палочка и другие патогенные и условно-патогенные микроорганизмы.
Пеленочный дерматит у новорожденных наиболее часто возникает из-за нарушений общих правил гигиены. Использование недопустимых марлевых подгузников и пеленок, несвоевременная смена мокрого или грязного подгузника увеличивает опасность возникновения опрелостей.
Нарушение микрофлоры грибами рода Candida также негативно влияет на протекание воспалительного процесса. Пеленочный дерматит не является формой кандидоза кожи, но наличие грибковой инфекции делает заболевание еще более серьезным или может спровоцировать появление опрелостей у ребенка при условии неправильной гигиены.
Есть ряд детских болезней, с которыми вероятность заболеть пеленочным дерматитом резко увеличивается – аллергия, атопическая экзема, нарушение водно-солевого обмена, непостоянный стул, повышенное содержание аммиака в моче, иммунодефицит.
Подгузники против пеленок
Бытует распространенное мнение, что ношение подгузников вредно для здоровья малыша, но это совершенно не так. Пеленочный дерматит возникает значительно реже у деток, носящих подгузники, по сравнению с детками, мамы которых используют для пеленания марлевые или тканевые прокладки. Правильное использование и своевременная смена подгузников сводят к минимуму опасность получения опрелостей.
Подгузники следует носить примерно до полутора лет – слишком ранняя их отмена может сформировать неправильный гигиенический навык. Ранний «выброс» памперсов также необоснован и в плане приучения ребенка к горшку, что подробно описано в статьях по данной теме.
Особенности пеленочного дерматита
Пеленочный дерматит по некоторым данным охватывает от 30 до 50% грудных детей, наиболее распространена болезнь среди девочек. Воспаление может быть локализованным с небольшой площадью поражения в виде красноты на коже, встречаются и более тяжелые случаи пеленочного дерматита с глубоким повреждением кожных покровов.
Симптомы пеленочного дерматита:
- Покраснение кожи малыша в области промежности, паха, ягодиц (рекомендуем прочитать: фото сыпи в паху у ребенка ). Возможно наличие пузырьков с жидкостью, а также шелушение. Гиперемия (покраснение) на начальной стадии пеленочного дерматита локальна, но с течением болезни вероятно распространение воспаления на большие участки и увеличение глубины поражения.
- Тяжелые формы заболевания характеризуются появлением гнойников, отеков и инфильтрацией тканей.
- Малыш плохо спит, капризничает, плачет, ведет себя беспокойно и плохо кушает.
Дети на искусственном вскармливании чаще подвержены пеленочному дерматиту с характерным воспалением области ануса в связи с щелочной средой кала, что не свойственно детям на грудном вскармливании. Таким образом, мамы деток-искусственников должны уделять особое внимание правильному уходу за детской попкой.
Неправильно подобранный размер подгузника, врезающиеся края – внешние причины, обостряющие пеленочный дерматит. Механическое воздействие на кожу проявляется в паховых и ягодичных складках, а также в нижней части живота. Покраснение в этих областях значительно усиливается, если к указанным негативным воздействиям присоединяются и другие раздражающие факторы.
Кандидозный пеленочный дерматит, осложненный грибками рода Candida, характеризуется появлением участков с ярко-красными воспалениями и белыми гнойничковыми образованиями. Причиной безрезультативности лечения в течение 3 дней может быть как раз грибковый характер пеленочного дерматита.
Постановка диагноза
Для диагностики пеленочного дерматита достаточно осмотреть ребенка и собрать всю возможную информацию для выставления точного диагноза. Пеленочный дерматит часто похож по признакам на аллергию, которая появляется у малыша на новое гигиеническое средство (мыло, салфетки, памперсы, крем или пенка для купания) (рекомендуем прочитать: как лечится аллергия на памперсы?).
Лечение
Родители часто задают вопрос: какими средствами лечить опрелости самостоятельно, не прибегая к помощи врачей? Очень популярной стала методика лечения доктора Комаровского: нехитрые и безопасные принципы этой методики помогут избавить любимого ребенка от пеленочного дерматита в самые короткие сроки. Упомянем, что возникновение опрелостей – ошибки в уходе за нежной детской кожей.
Отмечено, что использование одноразовых подгузников снижает возможность возникновения опрелостей в разы, тогда как риск получить воспаление при использовании пеленок и марлевых подгузников значительно выше. При подборе одноразовых трусиков или подгузников тщательно следите, чтобы они не давили и не натирали кожу малыша. Подгузник должен застегиваться легко и не создавать искусственных складок кожи.
При лечении пеленочного дерматита обратите внимание на характерные особенности заболевания:
- влажная поверхность кожи с мокнутиями говорит о том, что следует применять для обработки крем;
- наличие корочек и очагов шелушения предполагает использование мази.
Родители должны обеспечить максимально возможный доступ воздуха к поврежденным участкам кожи – в идеале надо дать малышу побыть голеньким. Через 2-3 дня лечения будут заметны значительные улучшения.
Подгузники должны подходить малышу по размеру, быть качественными и гипоаллергенными. Большое значение в профилактике дерматита имеет своевременная замена одноразового гигиенического средства
Соблюдение правил гигиены
Каждый родитель должен ответственно подходить к уходу за детской кожей:
- После того, как ребенок покакал или пописал, подгузник надо сменить.
- Область ягодиц, бедер и промежности тщательно промыть теплой водой, не забыть про складочки.
- Из гигиенических средств можно использовать гипоаллергенное детское мыло или обойтись совсем без него. Другие средства для мытья лучше не использовать.
- Влажную кожу аккуратно промокнуть мягким полотенцем, избегая растирания поврежденных участков.
- Нанести лечебное средство (о них будет написано ниже) на пораженную кожу.
- Оставить ребенка голеньким на 20-30 минут.
Самым действенным и безопасным способ избавления от пеленочного дерматита является сочетание указанных выше правил гигиены с проведением воздушных ванн, т.е. обеспечением контакта раздраженной кожи с воздухом.
Медикаменты, кремы и мази
Лечение заболевания рекомендуется производить следующими препаратами:
- Оксид цинка, содержащийся во многих мазях такого назначения, оказывает стягивающее действие и снижает раздражающий фактор от кала и мочи ребенка. Хорошим вариантом будет «Деситин».
- Мази противомикробного направления – например, «Драполен», являются антисептиками и одновременно защищают, увлажняют поврежденную кожу.
- Заживляющие мази с декспантенолом – например, «Бепантен» («Пантенол», «Пантодерм»), помогают снять воспаление и стимулируют процесс регенерации поврежденных тканей.
- Пеленочный дерматит с сильными воспалениями лечится с помощью мазей с кортикостероидами. Выписываются такие препараты по назначению врача.
Важно отметить, что кожа в области раздражения может быть сухой (с шелушениями и трещинками), а может, напротив, – мокрой (мокнущей, т.е. со следами тканевой жидкости). Доктор Комаровский в книге “Начало жизни” обращает внимание, что “увлажнять сухое и сушить нужно мокрое”, т.е. в первом случае необходимо использовать масла и жирные кремы, а во втором – присыпки и подсушивающие мази.
Одновременное использование крема и присыпки недопустимо. Комочки, образующиеся в результате соединения данных средств, повреждают нежную кожу ребенка. Если за время лечения не заметны улучшения, родителям следует обратиться за помощью к педиатру.
Мазь Бепантен – одно из самых популярных средств для лечения пеленочного дерматита, желательно держать ее в домашней аптечке (подробнее в статье: как использовать Бепантен при аллергии у новорожденных?)
Домашнее лечение пеленочного дерматита стоит перенести в лечебное учреждение, если у ребенка заметны следующие признаки:
- Повышение температуры тела, связанное с пеленочным дерматитом. Пеленочный дерматит в запущенных формах характеризуется наличием гнойничковых образований.
- Заметно значительное уплотнение кожного покрова и увеличивается площадь воспаления, цвет кожи может стать багровым или даже синюшным.
- Безрезультативная борьба с пеленочным дерматитом в течение 3-5 дней.
- Замедление физического и психического развития, обусловленное развитием пеленочного дерматита.
Профилактика
Перечислим профилактические меры, способные предотвратить появление раздражения:
- Пеленочный дерматит менее вероятен при условии полного отказа от использования присыпки.
- В качестве подходящей альтернативы можно использовать крем под подгузник или кремы на основе декспантенола.
- Следите, чтобы подгузник был всегда сухим. Едва он становится грязным или мокрым, немедленно меняйте – смена подгузника, таким образом, будет происходить минимум 8 раз в день.
- Не используйте марлевые подгузники и пеленки.
- При покупке подгузников ориентируйтесь на пол ребенка. Производители усиливают впитывающий эффект в тех местах, которые намокают у мальчиков и девочек быстрее.
- Регулярно давайте ребенку дозу витамина Д (для профилактики рахита у ребенка) до трех лет. Недостаток витамина Д влияет на снижение иммунитета и увеличивает потливость, что может вызвать развитие пеленочного дерматита.
Видео-советы по борьбе с дерматитом от мам и врачей
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Источник


